Il monitoraggio continuo del glucosio (CGM) aiuta a gestire il diabete e prevenire complicazioni. Scopri come funzionano i dispositivi indossabili e i vantaggi delle nuove tecnologie per il controllo della glicemia
Negli ultimi anni i sensori indossabili che misurano la glicemia hanno conosciuto una diffusione crescente, conquistando non solo i pazienti diabetici ma anche molte persone sane, curiose di osservare le proprie variazioni glicemiche quotidiane. Un recente lavoro scientifico mette in luce un aspetto cruciale: per chi non soffre di disturbi metabolici questi strumenti non sempre forniscono dati attendibili o clinicamente rilevanti.

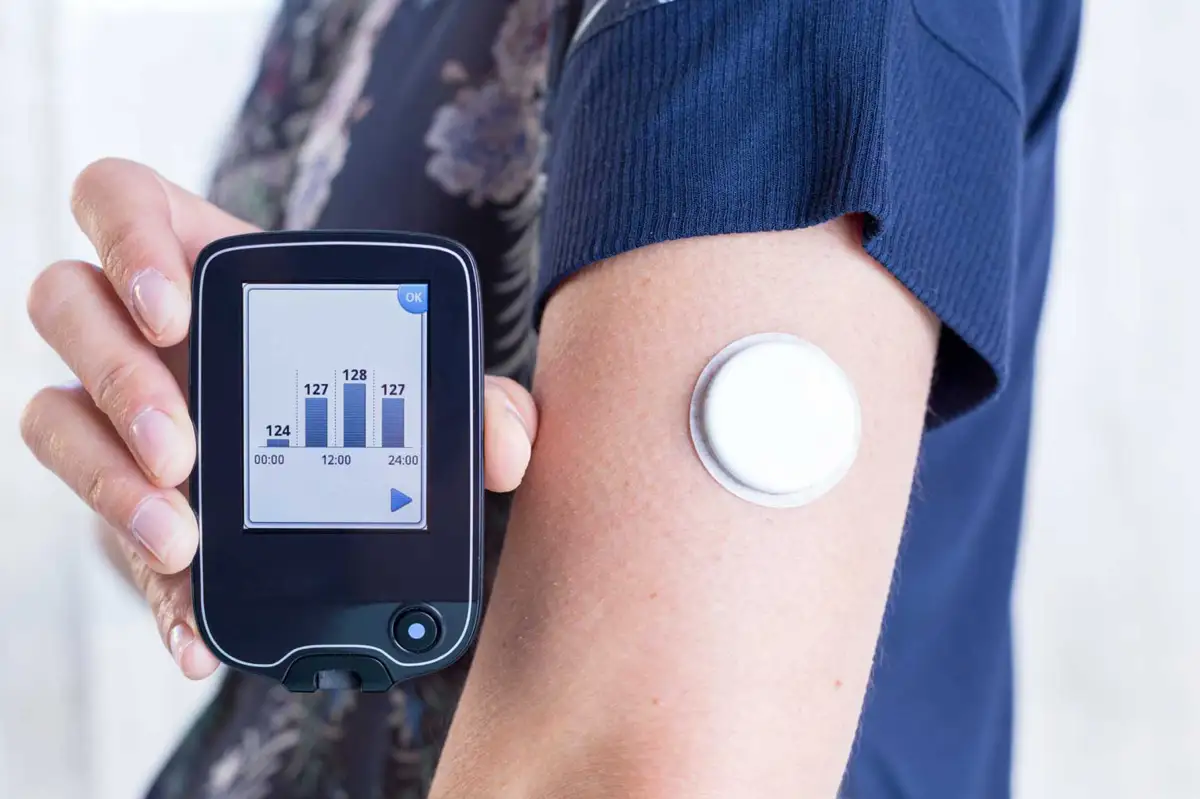
Si tratta di piccoli dischi delle dimensioni di una moneta, generalmente applicati sulla parte posteriore del braccio, che penetrano leggermente la pelle. Il sensore interno misura la concentrazione di glucosio – lo zucchero derivato dagli alimenti – presente nel liquido che circonda le cellule
Che cosa sono i CGM e in che modo funzionano
I dispositivi di monitoraggio continuo del glucosio, noti con l’acronimo CGM, sono piccoli apparecchi inseriti sotto la cute — generalmente sull’addome o sul braccio — che registrano costantemente la concentrazione di zuccheri presenti nel liquido interstiziale, cioè il fluido che circonda le cellule.
Il sensore rileva i valori più volte ogni ora, di solito a intervalli di circa cinque minuti, e li invia a un’applicazione sullo smartphone o a un ricevitore dedicato. Questo permette di costruire una “mappa” giornaliera dell’andamento glicemico, un’informazione che va oltre le classiche misurazioni sporadiche tramite puntura del dito.
Per chi convive con il diabete, i CGM hanno già dimostrato benefici concreti: miglioramento del controllo glicemico, minore variabilità dei valori e maggiore tempo trascorso entro i limiti considerati sicuri.
Confronto tra persone sane, prediabetici e diabetici
Un gruppo di studiosi guidati dal dottor Jorge Rodriguez del Brigham and Women’s Hospital ha studiato 972 individui divisi in tre categorie: diabetici, soggetti con prediabete e persone con glicemia nella norma.
A ciascuno è stato applicato un sensore Dexcom G6, utilizzato fino a dieci giorni per registrare i valori glicemici a intervalli di cinque minuti. Contestualmente, tutti i partecipanti sono stati sottoposti al test dell’emoglobina glicata (HbA1c), l’esame che valuta l’andamento medio della glicemia negli ultimi mesi.
Gli studiosi hanno poi confrontato l’HbA1c con otto parametri ricavati dai sensori, come la glicemia media, la variabilità dei valori e il tempo trascorso all’interno della fascia ottimale.
I risultati principali dello studio
Dall’analisi sono emerse differenze importanti:
- Nei pazienti con diabete di tipo 2 i dati dei CGM erano ben allineati con le misurazioni di HbA1c, in particolare per la glicemia media.
- Tra i partecipanti con prediabete la corrispondenza risultava molto più debole.
- Nei soggetti con glicemia normale, invece, i valori registrati dai sensori non mostravano alcuna relazione significativa con l’emoglobina glicata.
- Anche considerando variabili aggiuntive come l’indice di massa corporea, i risultati non cambiavano: i sensori si confermano utili nei diabetici, ma molto meno affidabili per chi non presenta alterazioni glicemiche.
In sostanza, nelle persone sane i CGM tendono a catturare variazioni fisiologiche momentanee che non hanno reale impatto sulla media glicemica a lungo termine.
Interpretazioni e cautele
Gli autori dello studio ricordano che questi apparecchi sono stati ideati specificamente per la gestione del diabete, ed è in tale ambito che mantengono la massima efficacia. Per chi non è diabetico, i dati ricavati non possono sostituire l’HbA1c, che resta il riferimento per valutare il controllo glicemico su più mesi.
Ciononostante, i ricercatori non escludono un possibile ruolo dei CGM come strumenti di “biofeedback”: dispositivi cioè capaci di mostrare in tempo reale come pasti, attività fisica o stress influenzino i livelli di zucchero nel sangue. Un’informazione utile sul breve periodo, ma che non fornisce indicazioni sul quadro complessivo.
Gli esperti invitano quindi alla prudenza, in particolare per chi ha valori normali o solo lievemente alterati, sottolineando la necessità di condurre studi più ampi per capire se esista un reale beneficio nell’uso dei CGM in questi gruppi.
Resta l’incognita del prezzo, che potrebbe risultare troppo elevato. Questo scenario rischia di creare disuguaglianze, consentendo l’acquisto solo a chi dispone delle risorse economiche. In un’ottica ideale, tutti i pazienti con variazioni glicemiche o con diabete dovrebbero poter accedere ai CGM, sia con prescrizione sia da banco, garantendo equità nell’assistenza sanitaria
Uno sguardo più ampio: CGM tra moda e limiti
Al di là del contesto clinico, i sensori di monitoraggio si stanno diffondendo tra chi desidera conoscere meglio le proprie risposte metaboliche a cibi specifici, allenamento o qualità del sonno. Questa nuova applicazione “wellness” li trasforma in strumenti di autoanalisi personale. Mancano criteri chiari per interpretare le misurazioni nei non diabetici, e ciò può portare a conclusioni errate o scelte di salute poco fondate.
I dispositivi di monitoraggio continuo del glucosio (CGM) vengono oggi proposti anche a persone non diabetiche, compresi atleti professionisti che li indossano durante gli allenamenti con l’obiettivo di ottimizzare la gestione energetica. Poiché i sensori devono essere sostituiti ogni due settimane, l’utilizzo continuativo può comportare una spesa annua intorno ai 3.500 dollari.
La raccolta di parametri corporei è ormai comune grazie a numerosi fitness tracker in grado di monitorare passi, battito cardiaco e qualità del sonno. L’argomento della tecnologia indossabile per la salute è diventato ricorrente anche in programmi molto seguiti negli Stati Uniti, come il podcast The Joe Rogan Experience, dove alcuni ospiti promuovono prodotti anti-età e un approccio al benessere basato sull’analisi dei dati personali.
Secondo Timothy Caulfield, docente di diritto sanitario e politiche pubbliche presso la School of Public Health dell’Università di Alberta, questo fenomeno rappresenta il lato “pseudo-scientifico” del movimento per la longevità. L’esperto ha sottolineato come la tendenza a quantificare ogni aspetto della vita quotidiana non abbia al momento prove concrete di un impatto positivo sulla salute.
Per le persone con diabete, invece, i CGM rivestono un ruolo fondamentale. Le rilevazioni continue consentono di mantenere i livelli di zucchero entro i limiti adeguati, evitando cali notturni che potrebbero risultare pericolosi o addirittura fatali. Secondo Diabetes Canada, questi dispositivi possono salvare vite, poiché un’ipoglicemia non controllata può rallentare l’attività cerebrale, provocare perdita di coscienza, incidenti, convulsioni e nei casi più gravi il decesso.
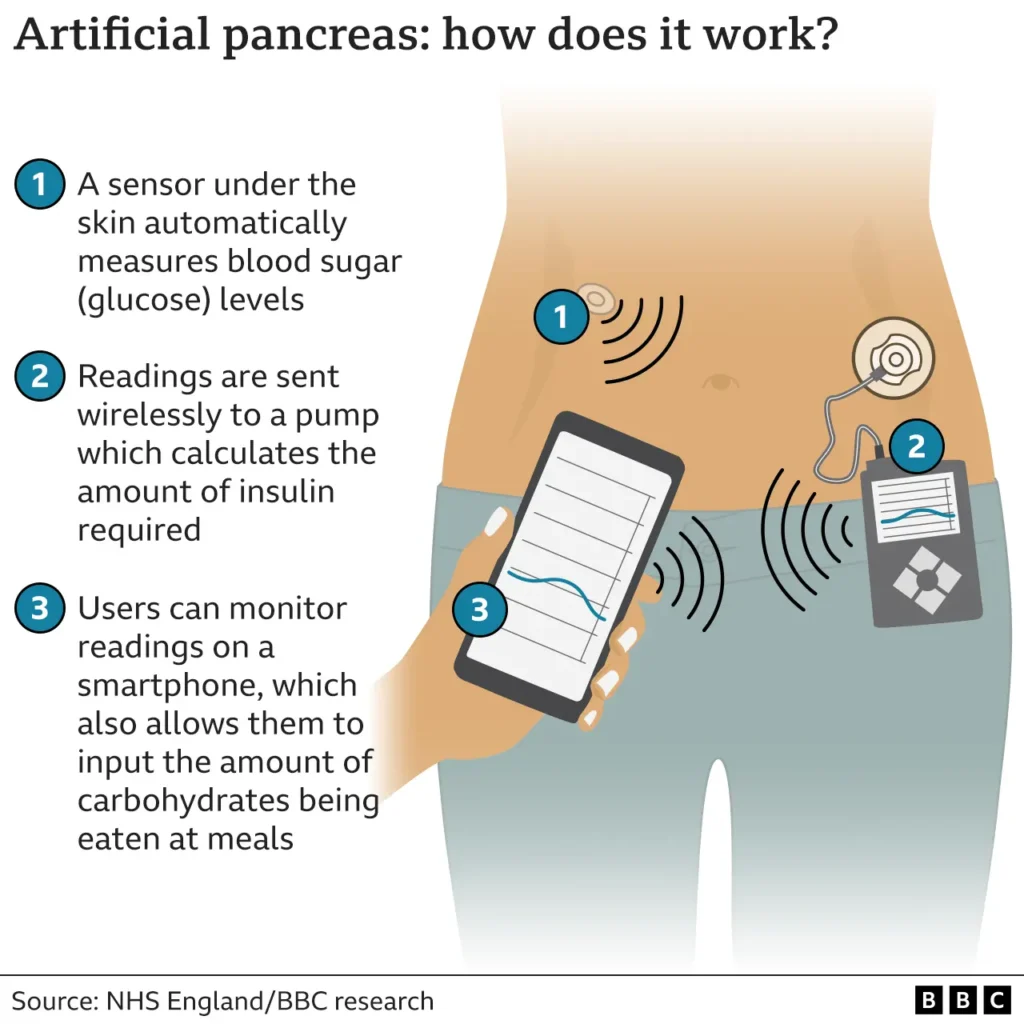
Il diabete è una malattia cronica che richiede una gestione costante per prevenire complicazioni gravi e migliorare qualità e durata della vita. Il controllo regolare della glicemia e l’adattamento delle terapie sono fondamentali per mantenere i valori entro range sicuri. I progressi tecnologici hanno reso questa gestione più semplice grazie a dispositivi mobili e indossabili che facilitano il monitoraggio quotidiano e supportano un controllo più efficace della condizione. Ad esempio, l’artificial pancreas è strettamente legato ai dispositivi per tracciare la glicemia. Utilizza un sensore di glucosio continuo (CGM) per monitorare i livelli di zucchero nel sangue in tempo reale, che è una componente chiave dei dispositivi di monitoraggio della glicemia. Questi dati vengono poi integrati con una pompa di insulina per un controllo automatizzato, distinguendolo dai semplici tracker che richiedono interventi manuali
Al contrario, valori glicemici troppo elevati determinano nel tempo danni progressivi all’organismo. I pazienti diabetici utilizzano quindi le informazioni fornite dai CGM per regolare l’assunzione di insulina, pianificare i pasti o modificare l’attività fisica, così da mantenere un equilibrio metabolico il più stabile possibile.
Esistono inoltre vincoli normativi: la maggior parte delle autorizzazioni ufficiali riguarda esclusivamente l’uso nei pazienti diabetici. Nel frattempo alcune aziende stanno esplorando soluzioni non invasive, come sensori ottici integrati in smartwatch o anelli intelligenti. Ma finora nessuna di queste tecnologie ha raggiunto la precisione necessaria per sostituire i sistemi attuali.
A tal proposito, la Food and Drug Administration statunitense ha emesso avvisi di sicurezza, invitando i consumatori a non utilizzare dispositivi indossabili che promettono di rilevare la glicemia senza aghi, perché non approvati e potenzialmente rischiosi per errori di lettura.
- Mass General BrighamFor People Without Diabetes, Continuous Glucose Monitoring.Continua la lettura su www.massgeneralbrigham.org
- NYU LangoneThe First Over-the-Counter Continuous Glucose Monitor.Continua la lettura su nyulangone.org