Le malattie renali croniche sono patologie progressive che compromettono la funzione renale. Scopri differenze, sintomi, cause, diagnosi, trattamenti e linee guida per una gestione efficace
La malattia renale cronica (MRC), conosciuta anche come CKD (dall’inglese Chronic Kidney Disease), è una condizione clinica caratterizzata da una progressiva compromissione della capacità dei reni di svolgere le loro funzioni vitali. Questo deterioramento, che deve persistere per almeno tre mesi consecutivi per essere diagnosticato come cronico, comporta conseguenze importanti per l’equilibrio generale dell’organismo. Si tratta di una patologia diffusa a livello mondiale e spesso asintomatica nei primi stadi, motivo per cui la diagnosi tempestiva rappresenta uno strumento cruciale per rallentarne l’avanzamento.
La MRC è una patologia cronica insidiosa che, pur potendo evolvere silenziosamente, ha un forte impatto sulla salute individuale e collettiva. Una definizione precisa basata su criteri clinici oggettivi, come quelli proposti dal sistema CGA, consente di adottare un approccio clinico strutturato. La comprensione delle molteplici cause, l’identificazione tempestiva dei segnali iniziali e una gestione mirata delle complicanze sono fondamentali per arginare la progressione della malattia. Le più recenti raccomandazioni internazionali insistono sull’importanza di estendere programmi di screening soprattutto nelle popolazioni più vulnerabili, al fine di ridurre il peso globale di questa patologia silenziosa ma letale
L’identificazione della MRC si basa sulla presenza di alterazioni nella funzionalità o nella struttura dei reni, rilevabili tramite parametri clinici specifici. Uno dei principali indicatori è la diminuzione della velocità di filtrazione glomerulare stimata (eGFR), che risulta inferiore a 60 mL/min/1,73 m². Un altro fattore chiave è la rilevazione di danni renali, evidenziati da segnali come un’eccessiva perdita di albumina con le urine (oltre 30 mg/g), alterazioni nei sedimenti urinari, anomalie riscontrate tramite ecografie o squilibri nei comparti tubulari e interstiziali del rene. Questi criteri diagnostici sono stabiliti da autorevoli linee guida internazionali, come quelle emesse dal gruppo KDIGO.
Questo danno può essere di natura strutturale o funzionale e si riscontra in diverse forme cliniche. Tra le principali vi sono la nefropatia diabetica, la nefrosclerosi ipertensiva, le glomerulonefriti (sia primarie che secondarie), le malattie tubulo-interstiziali, le ostruzioni croniche del tratto urinario (come nei casi di calcoli renali o iperplasia prostatica) e le malattie ereditarie come il rene policistico o la sindrome di Alport.
Dal punto di vista eziologico, la CKD rappresenta sempre una conseguenza, non una causa primaria. In genere, essa deriva da patologie che compromettono gradualmente il tessuto renale. Alcune forme sono causate direttamente da danni ai nefroni, come avviene nella nefropatia diabetica o nelle glomerulonefriti. In altri casi, il danno è indiretto e provocato da fattori sistemici come l’ipertensione arteriosa, l’obesità o l’esposizione prolungata a sostanze nefrotossiche, tra cui alcuni farmaci.
L’approccio scientifico alla classificazione di queste condizioni evidenzia come il diabete mellito, soprattutto di tipo 2, rappresenti una delle principali cause a livello mondiale, interessando fino al 40% dei pazienti diabetici. In questi soggetti, l’elevata glicemia danneggia progressivamente i glomeruli renali. Un’altra causa frequente è l’ipertensione, che colpisce i vasi sanguigni renali causando ischemia e innescando un circolo vizioso che peggiora ulteriormente la pressione arteriosa e la funzionalità renale. Le glomerulonefriti, spesso di natura autoimmune, provocano un’infiammazione cronica dei glomeruli, con conseguente perdita di proteine nelle urine e progressivo declino della funzione renale.
Le malattie tubulo-interstiziali sono invece correlate a danni tossici, infettivi o da farmaci, che colpiscono i tubuli renali e il tessuto circostante. Queste forme evolvono spesso in modo silente. Infine, le patologie genetiche, come il rene policistico autosomico dominante o recessivo e la sindrome di Alport, causano alterazioni morfologiche che si manifestano già in giovane età.
Dal punto di vista clinico, le CKD si presentano inizialmente in modo asintomatico e vengono spesso rilevate solo attraverso esami di laboratorio. Con il progredire della malattia (stadi 3-5), possono comparire sintomi sistemici quali affaticamento, prurito cutaneo, gonfiore agli arti, nausea, crampi muscolari, difficoltà respiratorie e alterazioni delle urine. Le complicanze più comuni includono patologie cardiovascolari (come infarto e ictus), anemia da ridotta produzione di eritropoietina, disturbi del metabolismo osseo (tra cui osteodistrofia renale), squilibri elettrolitici, ipertensione resistente, malnutrizione e deficit cognitivi.
Le cause della MRC sono varie e si suddividono in base alla natura del danno che provocano. Le principali categorie includono:
- Patologie glomerulari, come la nefropatia associata al diabete e le glomerulonefriti.
- Disturbi tubulo-interstiziali, che possono derivare da sostanze tossiche, uso prolungato di farmaci, infezioni o presenza di calcoli.
- Affezioni vascolari, legate all’ipertensione arteriosa o a microlesioni dei vasi renali.
- Ostruzioni prolungate, come quelle causate da calcoli renali o ingrossamento prostatico.
| Patologia renale cronica | Causa principale | Modalità di azione | Sintomi/Segni iniziali | Complicanze possibili |
|---|---|---|---|---|
| Nefropatia diabetica | Diabete tipo 1 e 2 | Danno glomerulare da iperglicemia | Albuminuria, microalbuminuria | ESRD, ipertensione, malattia cardiovascolare |
| Nefropatia ipertensiva | Ipertensione arteriosa | Sclerosi vascolare renale | Niente o albuminuria lieve | Ciclo ipertensione-reni, ESLD |
| Glomerulonefriti | Malattie autoimmuni/infiammatorie | Infiammazione glomerulare | Proteinuria, hematuria | CKD progressiva, infezioni ricorrenti |
| Malattie tubulo-interstiziali | Farmaci, tossine, calcoli, infezioni | Danno tubulo-interstiziale | Disturbi urinari, affaticamento | CKD, irregolarità elettrolitiche |
| Malattia renale genetica (PKD, Alport) | Mutazioni ereditarie | Cisti o alterazioni strutturali | Dolore addominale, ipertensione | CKD, ESRD, cisti multiple |
Il modello CGA: classificazione della malattia
Per valutare la gravità e la progressione della MRC si utilizza il sistema CGA, che prende in considerazione tre dimensioni: la causa del danno (C), il livello di funzione renale misurato tramite il filtrato glomerulare (G) e la quantità di albumina escreta nelle urine (A). La funzione renale è classificata in sei categorie:
- G1: eGFR ≥ 90
- G2: 60–89
- G3a: 45–59
- G3b: 30–44
- G4: 15–29
- G5: <15 mL/min/1,73 m²
L’albuminuria si suddivide invece in tre gradi:
- A1: <30 mg/g (valore considerato normale)
- A2: tra 30 e 300 mg/g (intermedio)
- A3: oltre 300 mg/g (elevato)
Questo metodo permette di descrivere in modo accurato sia lo stadio della patologia sia il rischio clinico ad essa associato.
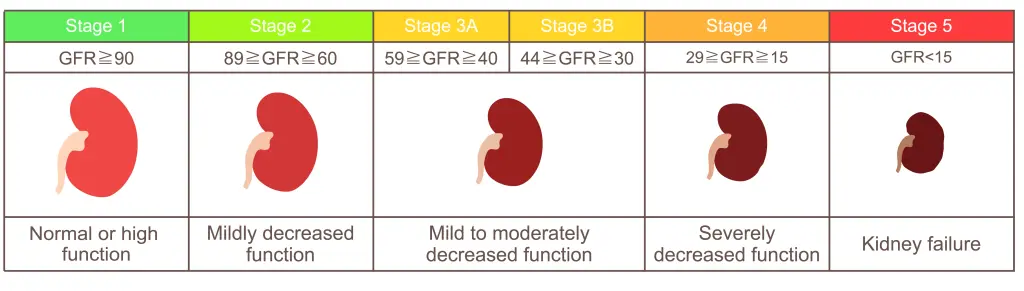
Stadi della malattia renale cronica
Sintomi
La malattia renale cronica progredisce generalmente in modo graduale, e nella fase iniziale può non presentare segni evidenti. I primi sintomi tendono a comparire nei livelli più avanzati, in particolare dal terzo stadio in poi. Nelle fasi precoci (stadio 1‑2), quindi, la malattia renale cronica può non manifestare sintomi evidenti. Il danno renale viene spesso rilevato solo tramite esami di laboratorio, che evidenziano proteinuria, ematuria o alterazioni nei parametri di funzionalità renale.
| Sintomo | Frequenza | Causa principale | Indicazione clinica |
|---|---|---|---|
| Nessuno | Fase iniziale | Danno renale lieve | Diagnosi precoce tramite analisi |
| Variazioni urinarie | Comune | Proteinuria, Nicturia | Monitorare volumi e caratteristiche urine |
| Affaticamento | Molto comune | Anemia, tossini uremici | Valutare emoglobina, EPO |
| Nausea, vomito | Comune | Accumulo di azoto uremico | Screening funzione renale |
| Insonnia, confusione | Comune | Tossiemia | Controlli neurologici e cognitivi |
| Crampi muscolari | Comune | Squilibrio elettroliti | Controllo calcio, potassio |
| Prurito | Comune | Uremia | Terapia sintomatica e dialisi |
| Edemi | Comune | Ritenzione idrica | Gestione dei liquidi e diuretici |
| Dispnea, dolore toracico | Comune | Versamenti, ipervolemia | Valutazione cardiopolmonare |
| Ipertensione | Comune | Ritenzione idro-salina | Controllo pressione, antiipertensivi |
| Confusione | Raro | Tossiemia, anemia grave | Diagnosi specialistica |
| Anemia severa | Raro | Carenza EPO | Terapia emoglobina/EPO, possibili trasfusioni |
| Complicanze sessuali | Raro | Uremia, alterazioni ormonali | Consulenza specialistica |
| Osteodistrofia renale | Raro | Squilibrio fosfo-calcico, PTH alterato | Ortopedia, DEXA, farmacologia ossea |
| Iperpotassiemia | Raro | Retenzione potassio | Monitoraggio elettroliti |
Nella malattia renale cronica si osservano frequentemente alterazioni nella minzione. Tra queste rientrano la nicturia, ossia un aumento del bisogno di urinare durante la notte, e variazioni nel volume urinario, che può risultare aumentato o ridotto. In alcuni casi, l’urina assume un aspetto schiumoso, indicativo della presenza di proteine (proteinuria). Nei primi stadi possono comparire anche sangue (ematuria) o globuli bianchi (leucocituria) nelle urine.
Un altro sintomo comune è l’affaticamento, spesso accompagnato da una sensazione di debolezza generalizzata. Questa condizione è generalmente correlata alla ridotta produzione di eritropoietina da parte dei reni compromessi, con conseguente sviluppo di anemia.
Dal punto di vista gastrointestinale, si possono manifestare perdita dell’appetito, nausea, vomito e alterazioni del gusto. Alcuni pazienti riferiscono un sapore metallico persistente in bocca o alitosi con un caratteristico odore di ammoniaca, fenomeni tipici dell’accumulo di scorie azotate nel sangue (uremia).
Sono frequenti anche disturbi del sonno e difficoltà cognitive. L’insonnia e l’alterazione del ritmo sonno-veglia si associano spesso a rallentamento dei processi mentali, difficoltà di concentrazione, confusione e irritabilità, tutte manifestazioni dovute all’accumulo di metaboliti tossici nel sistema nervoso.
Crampi muscolari, spasmi e dolori possono comparire per alterazioni elettrolitiche, in particolare nei livelli di calcio, magnesio e potassio. Allo stesso modo, l’accumulo di scorie può determinare prurito diffuso e secchezza della pelle.
La compromissione della funzionalità renale comporta anche una ridotta eliminazione di liquidi, con conseguente comparsa di edemi, soprattutto alle caviglie, ai piedi e in alcuni casi al viso, nella zona intorno agli occhi.
Il ristagno di liquidi può coinvolgere anche i polmoni, causando difficoltà respiratoria (dispnea) e, nei casi più avanzati, versamenti pleurici o pericardici, che si manifestano con dolore toracico.
L’ipertensione arteriosa è un’altra manifestazione frequente, spesso difficile da controllare. Essa deriva da una combinazione di ritenzione di sodio e acqua e da alterazioni ormonali nel sistema renina-angiotensina-aldosterone.
Nei casi più avanzati, si osservano alterazioni cognitive rilevanti, con deficit della vigilanza, difficoltà nel ragionamento e cambiamenti comportamentali, legati all’intossicazione da scorie azotate (uremia).
Infine, possono presentarsi sintomi meno comuni ma clinicamente rilevanti: anemia severa con angina o affaticamento marcato, disfunzioni sessuali (disfunzione erettile negli uomini, amenorrea o infertilità nelle donne), dolori ossei e articolari associati a osteodistrofia renale, fino a gravi complicanze elettrolitiche come aritmie cardiache o paralisi muscolare legate a livelli eccessivi di potassio nel sangue (iperpotassiemia).
La malattia renale cronica rappresenta oggi una delle principali sfide per i sistemi sanitari internazionali, con un impatto sociale ed economico crescente. Si stima che a livello mondiale circa 850 milioni di persone siano colpite da questa condizione, che figura tra le prime dieci cause di morte e disabilità. Nei Paesi a basso e medio reddito, fino al 90% dei casi rimane non rilevato, compromettendo la possibilità di intervenire tempestivamente. Questi dati rendono evidente la necessità di politiche sanitarie orientate alla prevenzione e al rilevamento precoce.
Diagnosi
Il riconoscimento anticipato della malattia è essenziale per contenere i danni a lungo termine e migliorare la qualità della vita dei pazienti. I soggetti maggiormente a rischio — come diabetici, ipertesi e persone con precedenti familiari di patologie renali — dovrebbero sottoporsi regolarmente a controlli specifici.
Uno dei parametri principali è la filtrazione glomerulare stimata (eGFR), ottenuta a partire dalla creatinina sierica e, in alcuni casi, anche dalla cistatina C. Questo indice rappresenta la misura più attendibile della funzione renale ed è calcolato attraverso formule validate come la CKD‑EPI. L’eGFR permette di classificare la malattia renale cronica in cinque stadi, facilitando così il monitoraggio e la gestione del paziente.
Un altro strumento fondamentale è la valutazione della albuminuria (o proteinuria), rilevabile mediante il rapporto albumina/creatinina (uACR) in un campione di urina, oppure tramite la raccolta urinaria delle 24 ore. In base ai livelli riscontrati, il rischio viene classificato in tre categorie (A1, A2, A3), secondo le linee guida KDIGO, offrendo indicazioni sia diagnostiche che prognostiche.
L’esame delle urine (urinalisi) è utile per individuare la presenza di proteine, globuli rossi, globuli bianchi e altri indicatori di danno renale. Il test con dipstick risulta poco sensibile per le forme lievi di albuminuria e non è raccomandato per lo screening sistematico
Tra i biomarcatori aggiuntivi, la cistatina C rappresenta un utile complemento alla creatinina per una stima più precisa dell’eGFR, specialmente in casi in cui si sospettano valori alterati non giustificati clinicamente.
L’imaging renale, attraverso ecografia, tomografia computerizzata (TC) o tecniche di medicina nucleare, consente di rilevare alterazioni anatomiche, come riduzione del volume renale o asimmetrie, fornendo dati strutturali a supporto della diagnosi.
La biopsia renale rimane lo strumento di riferimento nei casi in cui sia necessario determinare l’origine del danno renale, in particolare in presenza di glomerulopatie o malattie ereditarie. Le più recenti linee guida includono anche l’utilizzo di test genetici, da impiegare in casi selezionati per chiarire la causa sottostante della malattia.
A livello internazionale, le linee guida KDIGO (Kidney Disease: Improving Global Outcomes) costituiscono il riferimento principale per la definizione, classificazione e gestione della MRC. Queste linee guida adottano un approccio CGA (Cause, GFR, Albuminuria) e raccomandano criteri diagnostici precisi, come la persistenza di alterazioni renali per almeno tre mesi.
Altre raccomandazioni provengono da enti come AAFP, ACP e USPSTF, che consigliano uno screening annuale con creatinina e uACR nei soggetti a rischio (come diabetici e ipertesi), ma non ne raccomandano l’uso sistematico nella popolazione generale a basso rischio.
La National Kidney Foundation (NKF) propone algoritmi pratici per la valutazione e il monitoraggio dei pazienti, con indicazioni sulle soglie che richiedono l’invio a uno specialista nefrologo e la frequenza dei controlli nel tempo.
| Strumento/Test | Scopo principale | Raccomandato da | Fonte |
|---|---|---|---|
| eGFR (creatinina ± cistatina C) | Valutazione quantitativa della funzione renale | KDIGO, AAFP, NKF | KDIGO 2024, AAFP 2017, Verywell Health (aafp.org) |
| uACR (albumina/creatinina urinaria) | Rilevazione di albuminuria e stratificazione della prognosi | KDIGO, NKF, AAFP | KDIGO 2024, NKF Manage CKD 2023 |
| Urinalisi (dipstick/esame urine) | Screening alterazioni urinarie (cellule, proteine, infezioni) | AAFP, KDIGO | AAFP 2017, KDIGO |
| Ecografia renale | Valutazione morfologica e strutturale dei reni | KDIGO | Wikĭpedia “Assessment of kidney function” |
| Biopsia renale/genetica | Diagnosi istologica e cause genetiche/rare | KDIGO 2024 | KDIGO 2024 |
Differenze tra le varie condizioni renali croniche
Le manifestazioni della malattia renale cronica (MRC) possono differenziarsi in base alla sede e alla natura del danno renale. Di seguito una distinzione clinica delle principali categorie:
- Malattie glomerulari
Queste condizioni colpiscono i glomeruli, le unità filtranti del rene. Tra le più comuni si riconosce la nefropatia diabetica, la principale causa di MRC a livello mondiale. È caratterizzata da una perdita progressiva di proteine con le urine (proteinuria), ipertensione arteriosa e riduzione del filtrato glomerulare stimato (eGFR). Un’altra categoria rilevante è quella delle glomerulonefriti, come la glomerulosclerosi segmentale focale (FSGS), che danneggiano in modo selettivo i glomeruli, causando anch’esse proteinuria e progressivo declino della funzione renale. Segni distintivi: proteinuria significativa (a volte di tipo nefrosico), edema e un andamento clinico che può variare da lento a rapidamente progressivo. - Patologie tubulo-interstiziali
Queste malattie interessano soprattutto i tubuli renali e il tessuto interstiziale che li circonda. Le cause principali includono l’esposizione prolungata a farmaci nefrotossici (come analgesici o antibiotici), infezioni urinarie ricorrenti e specifiche nefropatie regionali, come la nefropatia mesoamericana (CKDu) Caratteristiche tipiche: riduzione dell’eGFR, proteinuria modesta, squilibri elettrolitici e specifiche alterazioni tissutali visibili all’esame istologico del rene. - Affezioni vascolari
Queste forme di MRC derivano da danni ai vasi sanguigni renali. Un esempio comune è la nefropatia ipertensiva (o nefrosclerosi), causata da ipertensione cronica. Tale condizione porta all’ispessimento delle pareti arteriolari, atrofia dei tubuli e fibrosi a livello glomerulare. Altre forme includono le malattie renovascolari, come la stenosi dell’arteria renale, che possono ridurre l’apporto di sangue al rene. Elementi distintivi: microalbuminuria, calo progressivo della funzione renale, ischemia tissutale e perdita di massa renale funzionale. - Ostruzioni prolungate del tratto urinario
Si tratta di condizioni che ostacolano il normale deflusso dell’urina, come nel caso dei calcoli renali, dell’ipertrofia prostatica o delle stenosi uretrali. Il ristagno prolungato dell’urina può provocare danno strutturale ai reni. Manifestazioni principali: dilatazione delle vie urinarie (idronefrosi), infezioni urinarie ricorrenti, fibrosi del parenchima renale e compromissione funzionale progressiva.
| Tipo di patologia | Cause principali | Sintomi/firme cliniche | Indicatori diagnostici | Trattamento/invio specialistico |
|---|---|---|---|---|
| Glomerulare | Diabete, GN, malattie autoimmuni | Proteinuria marcata, edema, ipertensione | eGFR ↓, uACR ↑, biopsia glomerulare | KDIGO 2021 glomerular disease guideline (kidney.org, kdigo.org, kidney-international.org) |
| Tubulo‑interstiziale | Tossine, farmaci, infezioni, CKDu | eGFR ↓, modesta proteinuria, iperkaliemia | eGFR, pelletti urinari, biopsia | KDIGO CKD guideline, WHO tubulointerstitial |
| Vascolare | Ipertensione, microlesioni vasali | Proteinuria lieve, ipertensione persistente | eGFR, microalbuminuria, imaging | Raccomandazioni NKF, AAFP gestione CKD |
| Ostruttiva | Calcoli, iperplasia prostatica, stenosi urinaria | Infezioni ricorrenti, dolore, idronefrosi | Ecografia, urografia, cistoscopia | Gestione urologica, terapia estrattiva |