Sintomi, cause e trattamenti delle infezioni da Streptococco, inclusa la faringite streptococcica e le complicanze come la febbre reumatica
Gli streptococchi sono un gruppo di batteri che possono causare varie malattie nell’uomo, tra cui la faringite streptococcica, nota anche come mal di gola da streptococco, e le infezioni da Streptococcus pyogenes, che possono portare a complicanze come la febbre reumatica o l’infezione della cute.
Le infezioni da Streptococco si diffondono in diversi modi, come ad esempio attraverso la tosse, gli starnuti, il contatto con ferite o ulcere infette, nonché durante il parto vaginale, passando i batteri da madre a figlio. Queste infezioni possono colpire varie parti del corpo, compresi la gola, l’orecchio medio, i seni paranasali, i polmoni, la pelle, il tessuto sottocutaneo, le valvole cardiache e il sangue. I sintomi possono includere situazioni spiacevoli e dolorose come tessuti gonfi, arrossati e doloranti, ulcere ricoperte di croste, mal di gola (faringite) ed eruzioni cutanee, a seconda dell’area colpita.
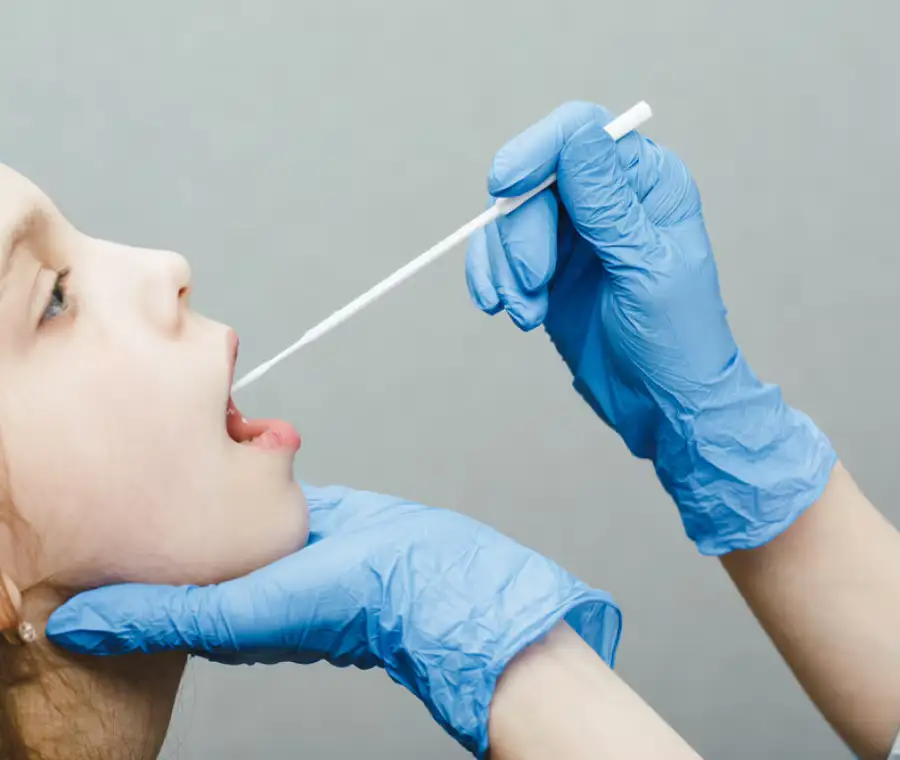
La faringite streptococcica, o tonsillite streptococcica, è un’infezione batterica altamente contagiosa che può colpire sia gli adulti che i bambini
Sintomi comuni dell’infezione streptococcica
I sintomi caratteristici includono mal di gola intenso, dolore durante la deglutizione, febbre, tonsille rosse e gonfie, e la presenza di placche bianche o gialle sulla gola o sulle tonsille. Nei bambini, possono manifestarsi anche sintomi come mal di testa, mal di stomaco, nausea e/o vomito. La trasmissione avviene principalmente attraverso la respirazione di goccioline di saliva infette emesse da pazienti con cui si è avuto stretto contatto.
Le infezioni da Streptococcus pyogenes possono variare a seconda del tipo di infezione. Le infezioni della pelle causano arrossamento, gonfiore, calore e dolore nella zona colpita, con possibile formazione di pustole o vesciche. Le infezioni dell’orecchio possono provocare dolore all’orecchio e, in alcuni casi, perdita dell’udito. Le infezioni dei seni paranasali si manifestano con congestione nasale, dolore al viso e mal di testa. Le infezioni del tratto urinario causano bruciore durante la minzione, bisogno frequente di urinare e dolore nella regione pelvica. Le infezioni invasive più gravi, come la fascite necrotizzante o la tossina streptococcica dello shock tossico, possono presentare sintomi quali febbre alta, ipotensione, dolore e gonfiore estesi, eritema diffuso e shock.
È fondamentale consultare un medico se si sospetta un’infezione da streptococco al fine di ottenere una diagnosi accurata e un trattamento adeguato. Il medico può utilizzare un test rapido per identificare il batterio nella gola e, se il risultato è positivo, prescrivere antibiotici per alleviare rapidamente i sintomi e prevenire la diffusione dell’infezione. Il trattamento antibiotico può ridurre il rischio di complicanze e accelerare il recupero. Nei bambini, dopo 24 ore di terapia antibiotica, è possibile tornare a scuola.
Fattori di rischio

Streptococco, causa tipicamente febbre e mal di gola
Il batterio viene isolato nel 4-6% dei bambini affetti da mal di gola, mentre negli adulti si riscontra solo nel 1-3% dei casi. Chiunque può contrarre l’angina streptococcica, ma alcuni fattori aumentano il rischio di infezione da questo comune microrganismo. Il mal di gola da streptococco è più frequente nei bambini, soprattutto tra i 5 e i 15 anni, mentre è raro nei bambini sotto i 3 anni. I genitori di bambini in età scolare e gli adulti che sono spesso a contatto con bambini hanno un rischio maggiore di contrarre lo streptococco rispetto alla popolazione generale. Lo stretto contatto con una persona infetta è il fattore di rischio più comune, ad esempio i familiari conviventi di un paziente infetto spesso si contagiano a loro volta. Le situazioni affollate, come le scuole, gli asili o le caserme, aumentano il rischio di contrarre un’infezione da streptococco di gruppo A.
Lo Streptococcus pyogenes vive nel naso e nella gola ed è altamente contagioso tra gli individui, soprattutto tra i bambini. Quando un paziente infetto tossisce o starnutisce, rilascia il batterio sotto forma di minuscole goccioline di saliva che possono essere respirate da altre persone, causando l’infezione. È possibile contrarre l’infezione anche bevendo dallo stesso bicchiere o mangiando dallo stesso piatto di un individuo malato. Inoltre, toccando superfici contaminate e portando poi le mani alla bocca o al naso, si può contrarre l’angina streptococcica. È anche possibile infettarsi toccando lesioni cutanee causate dallo Streptococcus pyogenes. Il paziente è più contagioso durante il picco della sintomatologia, ma può rimanere contagioso fino a 21 giorni se non trattato adeguatamente.
Trattamento
Gli antibiotici, di solito la penicillina, sono il trattamento principale per il mal di gola da streptococco. Questi farmaci aiutano ad alleviare i sintomi e a prevenire la diffusione dell’infezione all’orecchio medio, ai seni paranasali, all’osso mastoideo e da persona a persona. Sebbene gli antibiotici abbiano solo un effetto modesto sui sintomi negli adolescenti e negli adulti, sono comunque prescritti per ridurre la durata dei sintomi nei bambini più piccoli. L’assunzione di antibiotici aiuta anche a prevenire la febbre reumatica, sebbene non sia in grado di prevenire l’infiammazione dei reni (glomerulonefrite). Di solito, non è necessario somministrare antibiotici immediatamente; attendere 1 o 2 giorni per i risultati della coltura prima di iniziare il trattamento antibiotico non aumenta il rischio di febbre reumatica. Tuttavia, un’eccezione a questa regola si applica ai casi in cui un familiare abbia avuto la febbre reumatica. In tal caso, è consigliabile trattare tempestivamente tutti i familiari affetti da un’infezione da streptococco.
Di solito, la penicillina o l’amoxicillina vengono somministrate per via orale per dieci giorni. In alternativa, può essere somministrata una dose di penicillina a lunga durata (benzatina) per via iniettiva. I pazienti che non tollerano la penicillina possono assumere eritromicina, claritromicina o clindamicina per via orale per dieci giorni o azitromicina per cinque giorni. I batteri responsabili della faringite streptococcica non sono diventati resistenti alla penicillina. Tuttavia, negli Stati Uniti, circa il 5-10% di questi batteri è resistente all’eritromicina e agli antibiotici correlati (azitromicina e claritromicina), mentre in alcuni Paesi la resistenza supera il 10%.
La febbre, il mal di testa e il mal di gola possono essere trattati con paracetamolo o farmaci antinfiammatori non steroidei (FANS) per ridurre il dolore e la febbre. È importante evitare di somministrare aspirina ai bambini, in quanto aumenta il rischio di sindrome di Reye. Non è necessario il riposo a letto né l’isolamento del paziente.
Una terapia antibiotica tempestiva può prevenire la rapida diffusione di un’infezione da streptococco nel sangue e negli organi interni. Pertanto, la cellulite viene spesso trattata senza effettuare una coltura per identificare i batteri responsabili. In questi casi, vengono utilizzati antibiotici efficaci sia contro gli streptococchi che contro gli stafilococchi, come la dicloxacillina o la cefalexina. Le infezioni da streptococco pericolose, come la fascite necrotizzante, l’endocardite e la cellulite grave, richiedono la somministrazione di penicillina per via endovenosa, talvolta in combinazione con altri antibiotici. I pazienti affetti da fascite necrotizzante vengono trattati in unità di terapia intensiva (UTI), e in caso di fascite necrotizzante, il tessuto infetto e necrotico deve essere rimosso chirurgicamente.
Le infezioni da Streptococcus possono causare diverse malattie nell’uomo, come la faringite streptococcica e le infezioni da Streptococcus pyogenes. I sintomi variano a seconda del tipo di infezione, ma includono mal di gola intenso, difficoltà a deglutire, febbre, gonfiore delle tonsille, presenza di placche e altri sintomi specifici a seconda dell’area colpita. La diagnosi tempestiva e il trattamento adeguato con antibiotici sono essenziali per prevenire complicanze e favorire una pronta guarigione. La consulenza medica è fondamentale per una gestione appropriata delle infezioni da streptococco.
I medici possono solitamente diagnosticare l’infezione in base ai sintomi presenti e confermare la diagnosi identificando i batteri in un campione di tessuto infetto, talvolta con l’aiuto di esami diagnostici per immagini. Gli antibiotici vengono somministrati per via orale o, nei casi di infezioni gravi, per via endovenosa. Il trattamento antibiotico è fondamentale per alleviare i sintomi, prevenire complicanze e interrompere la trasmissione delle infezioni. Dopo 24 ore di terapia antibiotica, i pazienti non sono più contagiosi.
Tipi di Streptococco e le malattie correlate
Gli streptococchi sono suddivisi in gruppi in base alle loro caratteristiche di crescita in coltura e ai diversi componenti chimici che presentano. Ogni gruppo tende a causare specifiche infezioni. I gruppi più comuni che provocano malattie nell’uomo includono il gruppo A, il gruppo B, il gruppo D (enterococchi) e il gruppo dei viridans. Uno dei batteri più conosciuti, Streptococcus pneumoniae, noto come pneumococco, è spesso considerato separatamente.
Diffusione e trasmissione delle infezioni da Streptococco
Gli streptococchi del gruppo A si trasmettono principalmente attraverso l’inalazione di goccioline di secrezioni nasali o faringee emesse da persone infette durante la tosse o gli starnuti, nonché attraverso il contatto con ferite o ulcere cutanee infette. Di solito, la trasmissione non avviene attraverso il contatto occasionale, ma può verificarsi in ambienti affollati come dormitori, scuole o caserme militari. Dopo 24 ore di trattamento antibiotico, i pazienti non sono più in grado di trasmettere i batteri ad altri. Gli streptococchi del gruppo B possono essere trasmessi ai neonati attraverso le secrezioni vaginali durante il parto vaginale. Gli streptococchi viridans risiedono di solito nella bocca delle persone sane, ma possono invadere il sangue, soprattutto nelle persone con infiammazione parodontale, infettando le valvole cardiache (endocardite).
Complicanze delle infezioni da Streptococco
Se non trattate, le infezioni da Streptococco possono portare a complicanze, alcune delle quali derivano dalla diffusione dell’infezione ai tessuti circostanti. Ad esempio, un’infezione dell’orecchio può estendersi ai seni paranasali causando sinusite, o al processo mastoideo (prominenza ossea dietro l’orecchio) causando mastoidite. Altre complicanze coinvolgono organi distanti. Ad esempio, alcune persone sviluppano glomerulonefrite, un’infiammazione dei reni, o la febbre reumatica. La sindrome da shock tossico è una grave condizione caratterizzata da febbre, eruzione cutanea, grave ipotensione e disfunzione multiorgano. È causata dalle tossine prodotte dagli streptococchi del gruppo A o dallo Staphylococcus aureus.