Tutto sulla palatoschisi, una guida completa alle cause genetiche e ambientali, diagnosi prenatale/postnatale, intervento chirurgico, complicazioni e percorso terapeutico per lo sviluppo del bambino
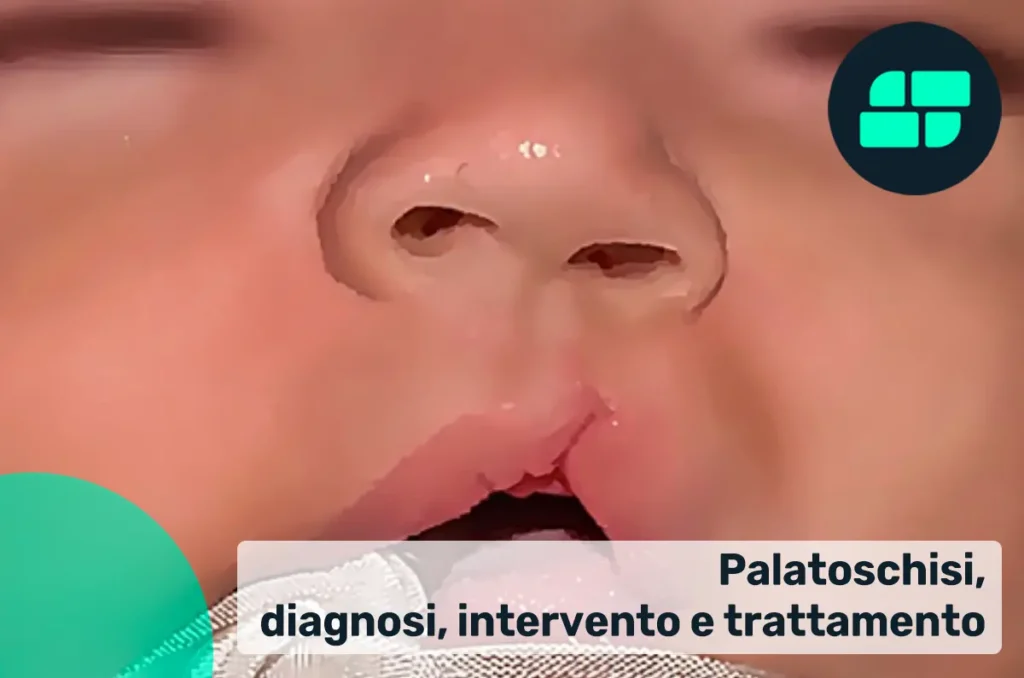
La palatoschisi è una condizione congenita che si verifica quando le due porzioni del palato non si uniscono correttamente sin dallo sviluppo embrionale. Questa anomalia crea una vera e propria fessura anomala nella parte superiore della bocca, che può interessare sia il palato duro, ossia la parte ossea anteriore, sia il palato molle, la zona posteriore più flessibile. L’entità della malformazione può variare notevolmente e può compromettere funzioni essenziali come la capacità di succhiare, deglutire e articolare il linguaggio.
La palatoschisi è causata da un’interazione complessa tra alterazioni genetiche e condizioni ambientali che compromettono la corretta chiusura del palato durante lo sviluppo embrionale
Dopo la fecondazione, la formazione del palato si verifica tra la sesta e la dodicesima settimana di gestazione, quando i processi palatini laterali si avvicinano e si fondono per creare la struttura definitiva. La palatoschisi si manifesta quando questo processo di fusione è incompleto, causando una fessura nel palato.
Dal punto di vista genetico, la palatoschisi deriva dall’interazione di diversi geni che regolano lo sviluppo craniofacciale, tra cui IRF6, MSX e BMP, che influenzano la proliferazione, migrazione e differenziazione cellulare necessarie alla formazione del palato.
L’incidenza globale sia isolata che associata a labiopalatoschisi, è stimata intorno a un caso ogni 700 nati vivi, con differenze significative legate all’etnia e alla regione geografica. La condizione si riscontra più frequentemente in Asia e tra i nativi americani, mentre è meno comune nelle popolazioni africane. Dal punto di vista della distribuzione per sesso, la palatoschisi isolata tende a presentarsi più spesso nelle femmine, mentre la labiopalatoschisi mostra una maggiore prevalenza nei maschi.
La palatoschisi può essere distinta in due forme principali: non sindromica e sindromica. La forma non sindromica rappresenta circa il 70–80% dei casi ed è caratterizzata dall’assenza di altre malformazioni. Al contrario, la forma sindromica — che interessa il 20–30% dei pazienti — è parte di quadri genetici complessi come la sindrome di Van der Woude, Pierre Robin, DiGeorge, Stickler e Treacher Collins.
Anche fattori ambientali prenatali, come l’esposizione a sostanze tossiche e carenze nutrizionali (in particolare di acido folico), possono interferire con l’espressione genica e i processi cellulari, aumentando il rischio di questa malformazione.
L’origine della palatoschisi è complessa e risulta da una combinazione di elementi genetici e fattori ambientali. Mutazioni in determinati geni possono predisporre allo sviluppo della fessura palatina. Inoltre, l’esposizione della madre durante la gravidanza a sostanze nocive, come alcool, alcuni farmaci teratogeni, o il fumo, rappresenta un rischio elevato. Anche la carenza di nutrienti importanti, come l’acido folico, e condizioni mediche materne, per esempio il diabete, contribuiscono all’insorgenza di questa malformazione.
| Tecnica Diagnostica | Periodo di Applicazione | Vantaggi | Limitazioni |
|---|---|---|---|
| Ecografia 2D | 13ª settimana in poi | Non invasiva, ampiamente disponibile | Difficoltà nel rilevare palatoschisi isolata |
| Ecografia 3D | 13ª settimana in poi | Maggiore dettaglio, utile per malformazioni complesse | Maggiore costo, disponibilità limitata |
| Risonanza Magnetica | 20ª settimana in poi | Dettaglio superiore, utile per malformazioni complesse | Costosa, meno disponibile |
| Amniocentesi | 15ª settimana in poi | Analisi genetica dettagliata | Invasiva, rischio di aborto |
La diagnosi della palatoschisi può essere effettuata sia durante la gravidanza sia dopo la nascita, impiegando diversi metodi diagnostici.
Nel periodo prenatale, la rilevazione della malformazione dipende dal tipo e dalla gravità della stessa. L’ecografia rappresenta lo strumento principale: le fessure del labbro possono essere identificate a partire dalla tredicesima settimana di gestazione, mentre la palatoschisi isolata, che interessa solo il palato senza coinvolgere il labbro, risulta più difficile da individuare con l’ecografia tradizionale. In questi casi, tecniche avanzate come l’ecografia tridimensionale migliorano la capacità di visualizzare anomalie palatali.
La risonanza magnetica fetale, rispetto all’ecografia, fornisce immagini più dettagliate delle strutture orofacciali ed è particolarmente utile per valutare forme isolate di palatoschisi o per identificare eventuali patologie associate, offrendo informazioni aggiuntive non sempre ottenibili con l’ecografia.
Quando si sospetta la presenza di una sindrome genetica correlata, può essere indicata l’amniocentesi, un esame invasivo che prevede il prelievo del liquido amniotico per analisi genetiche, utile a individuare eventuali anomalie cromosomiche.
Dopo la nascita, la palatoschisi è generalmente riconoscibile tramite l’esame fisico del neonato. Tuttavia, in alcune situazioni, in particolare se la malformazione coinvolge solo il palato molle, può non essere immediatamente evidente, e la diagnosi può derivare da difficoltà nell’alimentazione.
Non esistono attualmente scale universali per classificare la gravità della palatoschisi; la valutazione clinica si basa su parametri quali il tipo di fessura (coinvolgimento del labbro, palato duro o molle), la lateralità (unilaterale o bilaterale), l’estensione della fessura e la presenza di eventuali anomalie associate. Questi fattori sono fondamentali per definire la strategia terapeutica e la gestione del paziente.
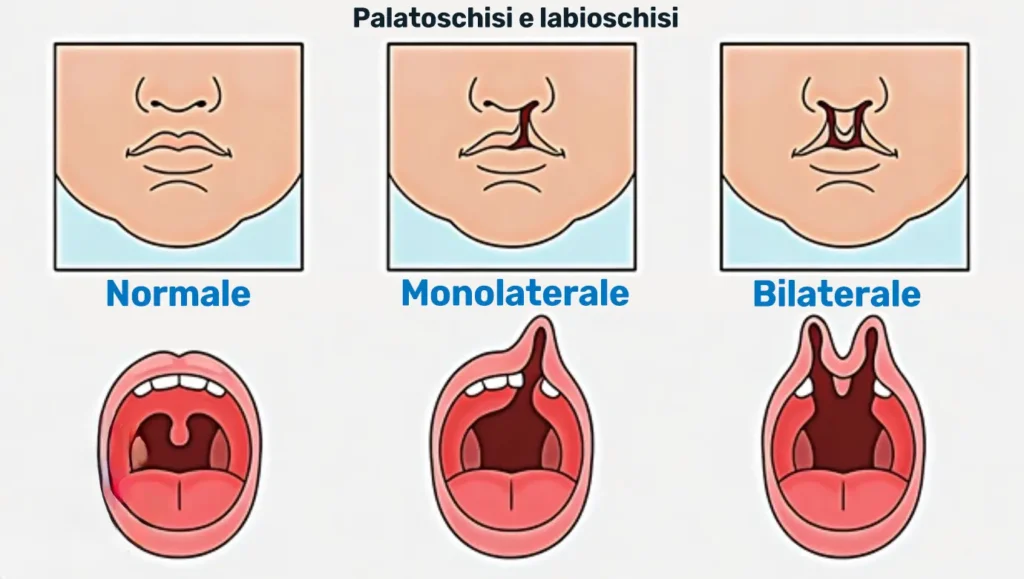
Tipo di Palatoschisi
Tipi di palatoschisi
La palatoschisi si presenta in diverse forme, differenziate principalmente in base all’estensione e alla localizzazione della fessura nel palato. La forma completa coinvolge sia il palato duro che quello molle, determinando una separazione che può estendersi dalla parte anteriore a quella posteriore della volta palatina; questa può essere associata o meno a una labiopalatoschisi, che interessa anche il labbro superiore.
La palatoschisi incompleta riguarda invece solo una parte del palato, spesso limitata al palato molle o a una sezione del palato duro, con un quadro clinico meno evidente rispetto alla forma completa.
La palatoschisi isolata si caratterizza per il coinvolgimento esclusivo del palato, senza interessare il labbro, ed è spesso più difficile da diagnosticare prima della nascita con le tecniche ecografiche tradizionali.
La labiopalatoschisi è caratterizzata dalla presenza di una fessura che interessa contemporaneamente il labbro superiore e il palato, manifestandosi con un impatto estetico evidente fin dalla nascita e richiedendo un trattamento multidisciplinare.
Infine, la palatoschisi submucosa è una forma meno visibile esternamente, in cui la mucosa palatale appare intatta ma presenta un difetto a livello muscolare o delle strutture profonde; questa condizione può causare problemi funzionali come difficoltà nel linguaggio e infezioni ricorrenti, ed è spesso diagnosticata in un secondo momento.
Queste differenziazioni sono fondamentali per stabilire il percorso diagnostico e terapeutico più adeguato, considerando le specifiche esigenze funzionali e estetiche di ciascun caso.
| Tipo di Palatoschisi | Descrizione | Localizzazione | Caratteristiche Cliniche | Diagnosi | Implicazioni Funzionali | Note |
|---|---|---|---|---|---|---|
| Palatoschisi completa | Fessura che attraversa completamente il palato duro e molle | Palato duro e molle | Ampia apertura palatale, spesso associata a labiopalatoschisi | Evidente alla nascita, possibile rilevazione ecografica | Difficoltà nella suzione, fonazione e alimentazione | Spesso richiede intervento chirurgico precoce |
| Palatoschisi incompleta | Fessura parziale, che interessa solo una porzione del palato, solitamente il palato molle o parte del palato duro | Parte del palato duro o molle | Apertura limitata, meno evidente esteticamente | Diagnosi postnatale più frequente | Possibili difficoltà di fonazione e alimentazione | Può essere meno grave ma richiede monitoraggio |
| Palatoschisi isolata | Fessura presente solo nel palato, senza coinvolgimento del labbro | Palato duro e/o molle | Assenza di lesioni labiali | Difficile da rilevare prenatale con ecografia tradizionale | Problemi di alimentazione, fonazione e otite media ricorrente | Diagnosi spesso postnatale o con tecniche avanzate |
| Labiopalatoschisi | Fessura che coinvolge sia il labbro superiore sia il palato | Labbro superiore e palato | Visibile alla nascita come fessura labiale e palatale | Rilevabile precocemente con ecografia | Impatto estetico, fonazione, alimentazione | Richiede un approccio multidisciplinare per chirurgia e riabilitazione |
| Palatoschisi submucosa | Difetto nel muscolo o nelle strutture sottostanti la mucosa palatale, con mucosa apparentemente intatta | Palato molle e/o duro (muscoli) | Mucosa intatta, fessura non visibile esternamente | Diagnosi clinica difficile, può essere evidenziata con esame endoscopico o imaging | Difficoltà fonatorie, otiti, problemi respiratori | Può essere diagnosticata tardivamente, importante il monitoraggio |
Oltre ai criteri basati su tipo, laterality, estensione e anomalie associate, esistono scale strutturate per definire con precisione la gravità e la topografia delle palatoschisi. La classificazione di Veau suddivide le forme in quattro grandi categorie in base all’estensione del difetto palatale. Il sistema LAHSHAL permette una descrizione dettagliata delle strutture anatomiche coinvolte utilizzando codice alfanumerico. Il diagramma “Striped‑Y” e il sistema semplificato CLAP migliorano la rappresentazione visiva e formale del fenotipo, supportando l’uso elettronico nei database.
Dopo l’intervento, il sistema Pittsburgh classifica le fistole palatali residue in base alla zona anatomica coinvolta. Infine, nelle forme submucose, un grading clinico specifico valuta le anomalie muscolari, guidando la scelta terapeutica.
Altri modelli, come quelli per palatoschisi complesse o varianti neonatali, integrano misurazioni morfologiche per approfondire prognosi e pianificazione, ma non sono standardizzati a livello internazionale.
Classificazione completa della malformazione:
| Nome della Classificazione | Struttura | Utilizzo Clinico | Note Specifiche |
|---|---|---|---|
| Veau (I–IV) | Suddivide le palatoschisi in 4 gruppi in base alla porzione di palato interessata | Determina l’estensione del difetto (molle, duro, alveolo) | Utilizzata soprattutto per orientare la chirurgia primaria e programmare interventi successivi |
| LAHSHAL | Codifica le fessure in 6 posizioni anatomiche (Labbro, Alveolo, Hard palate, Soft palate, e loro lati) | Descrizione sistemica completa del tipo e della posizione della fessura | Lettere maiuscole = fessura completa, minuscole = incompleta, punto = struttura intatta |
| Striped Y (Kernahan & Stark) | Rappresentazione grafica a forma di Y divisa in segmenti che simula la fessura orofacciale | Registrazione visiva e comunicazione tra specialisti | Utilizzata in alcuni registri ospedalieri e documentazione chirurgica |
| CLAP System | Codifica: C = complete, I = incomplete, SM = submucosa, V = classificazione Veau, U/B = unilaterale/bilaterale | Permette una rapida descrizione clinica, adatta all’uso elettronico | Utile per banche dati cliniche e ricerca multicentrica |
| Classificazione di Pittsburgh (fistole) | 7 categorie da I (ugola) a VII (labbro-alveolo) | Classifica le fistole dopo la chirurgia del palato | Aiuta a decidere tipo e tempistiche della revisione chirurgica |
| Grading clinico submucoso | Valuta la presenza di: bifida ugola, trasparenza mediana, depressione midline muscolare | Specifico per la diagnosi e l’indicazione chirurgica nella palatoschisi submucosa | Può richiedere esami endoscopici o imaging complementari |
| Tessier (Fessure facciali rare) | Classifica 15 tipi di fessure facciali in base all’anatomia orbitonasale e mascellare | Utilizzata per casi rari e sindromici | Non specifica per la palatoschisi isolata, ma utile in forme complesse e sindromiche |
| Doucet-Delestan (neonatale) | Classificazione unilaterale in 4 stadi in base alla larghezza della fessura | Utilizzata in neonatologia e ortodonzia precoce | Utile per prevedere la prognosi morfologica e l’allineamento dentale |
| CLEFT-Q (strumento PROM) | Questionario validato in ambito internazionale per qualità di vita, estetica, funzione | Valutazione soggettiva dell’impatto sul paziente (PROM: Patient-Reported Outcome) | Fondamentale nel follow-up adolescenziale e per la misurazione dell’efficacia terapeutica percepita |
Per il trattamento della palatoschisi è indispensabile un approccio integrato che coinvolga diverse figure specialistiche, tra cui chirurghi plastici, logopedisti, otorinolaringoiatri e pediatri. L’intervento chirurgico è solitamente effettuato entro il primo anno di vita e ha l’obiettivo di chiudere la fessura palatina, migliorando così la funzionalità orale e prevenendo complicanze future. Successivamente, la terapia logopedica riveste un ruolo fondamentale per favorire il corretto sviluppo della comunicazione e per correggere eventuali anomalie nella pronuncia.
Dal punto di vista clinico, se non trattata la palatoschisi può provocare problemi significativi nella nutrizione del neonato a causa delle difficoltà di suzione, nonché nelle funzioni respiratorie. Inoltre, spesso si associa a infezioni frequenti dell’orecchio medio, che possono portare a disturbi uditivi. La diagnosi viene generalmente posta attraverso l’esame clinico alla nascita; tuttavia, è possibile rilevare la presenza della malformazione già in gravidanza grazie a esami di imaging come l’ecografia e la risonanza magnetica fetale.
Complicazioni se non trattata
La palatoschisi non corretta chirurgicamente può determinare numerose complicazioni che coinvolgono diversi aspetti della salute fisica e psicologica, sia nell’infanzia che nella vita adulta. Le conseguenze derivano dalla mancata separazione anatomica tra cavità orale e nasale, con ripercussioni su funzioni vitali e sullo sviluppo generale del bambino.
A livello funzionale, la fessura palatale ostacola una normale alimentazione, rendendo difficoltosa la suzione nei neonati e aumentando il rischio di inalazione accidentale di liquidi. Anche la deglutizione risulta inefficace e potenzialmente pericolosa, mentre il linguaggio può essere compromesso da marcata ipernasalità, alterazione dei suoni e ritardi fonetici.
Dal punto di vista uditivo, è frequente lo sviluppo di otiti medie ricorrenti, legate alla disfunzione della tuba di Eustachio, con conseguente perdita uditiva conduttiva. Questo deficit può ostacolare ulteriormente lo sviluppo linguistico.
In ambito odontoiatrico, la palatoschisi può comportare anomalie nella posizione e nel numero dei denti, malocclusioni e problemi ortodontici complessi. Tali alterazioni si accompagnano spesso a difetti della crescita del massiccio facciale, come ipoplasia mascellare o asimmetrie, con impatto anche sull’estetica del volto.
Le implicazioni psicologiche non sono trascurabili: bambini e adolescenti non trattati possono manifestare bassa autostima, difficoltà relazionali, isolamento sociale e disturbi dell’umore. Le problematiche comunicative possono inoltre riflettersi sul rendimento scolastico.
Sul piano respiratorio, l’anomala comunicazione tra bocca e naso può favorire russamento, episodi di apnea notturna e infezioni respiratorie ricorrenti.
Infine, la palatoschisi può presentarsi come manifestazione di patologie genetiche più complesse, come nella sindrome di Pierre Robin o nella sindrome di Van der Woude. In questi casi, le difficoltà alimentari e comunicative si sommano a disturbi neuromotori o a deficit nutrizionali, aggravando il quadro clinico complessivo.
| Ambito | Complicanze/Conseguenze | Meccanismo/Descrizione |
|---|---|---|
| 🍼 Alimentazione | Difficoltà di suzione e deglutizione, aspirazione | Comunicazione tra bocca e naso impedisce la creazione del vuoto orale |
| 🗣️ Linguaggio e Fonazione | Ipernasalità, disartria, ritardi nell’acquisizione del linguaggio | Mancata separazione tra cavità orale e nasale |
| 👂 Otorinolaringoiatria | Otiti medie croniche, ipoacusia conduttiva | Disfunzione della tuba di Eustachio |
| 😷 Respirazione | Apnea notturna, russamento, infezioni respiratorie ricorrenti | Malformazione palatale e ipotono dei muscoli respiratori |
| 😬 Odontoiatria/Ortodonzia | Agenesie, malocclusione, disallineamento dentale | Interferenza della fessura con il normale sviluppo dentale e osseo |
| 🧠 Neuropsicologia | Ritardo nello sviluppo cognitivo-linguistico, difficoltà di apprendimento | Impatto cumulativo di ipoacusia, fonazione alterata e isolamento sociale |
| 🧑⚕️ Psicologia sociale | Ansia, depressione, isolamento, bassa autostima | Stigma estetico e difficoltà comunicative |
| 🧬 Correlazioni sindromiche | Sindromi craniofacciali: Pierre Robin, Stickler, Van der Woude | Presenza di palatoschisi in quadri genetici complessi |
| 🍽️ Nutrizione | Ritardo di crescita, carenze nutrizionali | Scarsa efficacia alimentare, rischio di aspirazione, aumento del dispendio energetico |
| 🧏 Sviluppo uditivo-linguistico | Ipoacusia + disturbi del linguaggio + deficit scolastici | Correlazione secondaria con otite media ricorrente |
Con un trattamento tempestivo e appropriato, la maggior parte dei bambini con palatoschisi può raggiungere un livello di vita soddisfacente sia dal punto di vista funzionale sia sociale. È però essenziale un monitoraggio continuativo nel tempo, per gestire e prevenire possibili complicazioni associate, quali problemi uditivi, malformazioni dentali e difficoltà psicologiche legate all’aspetto estetico e alle funzioni orali compromesse.

Il trattamento chirurgico della palatoschisi richiede un approccio multidisciplinare e ben coordinato. La buona riuscita dipende dalla scelta del momento giusto per l’intervento, dalla precisione nella ricostruzione muscolare e dal supporto post-operatorio. Il monitoraggio continuo consente di affrontare e correggere eventuali difficoltà estetiche, funzionali e psicologiche, garantendo il miglior sviluppo possibile per il bambino
Intervento chirurgico
L’intervento chirurgico per la palatoschisi viene pianificato in modo graduale e personalizzato, in base al tipo e alla gravità della malformazione. Le principali fasi dell’approccio chirurgico includono la riparazione del labbro (cheiloplastica) e quella del palato (palatoplastica), ciascuna con tecniche e tempistiche specifiche.
- La cheiloplastica, effettuata di norma tra i 3 e i 6 mesi di vita, mira a ricostruire il labbro superiore ristabilendo l’anatomia funzionale ed estetica. Vengono eseguite incisioni su lembi cutanei e muscolari con tecniche di “rotation-advancement“, con possibile correzione anche della base nasale.
- La palatoplastica, invece, viene eseguita in genere tra i 9 e i 18 mesi, preferibilmente intorno ai 10–12 mesi, e ha lo scopo di chiudere la fessura del palato duro e molle, separando le cavità orale e nasale. Le tecniche variano: possono prevedere un’unica fase (one-stage) oppure due interventi separati (two-stage), a seconda del protocollo seguito. Interventi come la Z‑plasty e l’intravelar veloplasty permettono la ricostruzione muscolare per garantire una corretta fonazione e favorire lo sviluppo del linguaggio.
Dopo l’intervento, il periodo di ospedalizzazione varia: da 1 a 3 giorni per la cheiloplastica, fino a una settimana o più per la palatoplastica. Il controllo del dolore prevede l’uso di analgesici e particolari precauzioni posturali. Il bambino viene alimentato con siringhe o tazze per evitare traumi alla zona operata, e si raccomanda una dieta liquida e poi morbida fino alla completa guarigione.
La cura delle vie respiratorie è importante, soprattutto nei giorni successivi all’intervento, con l’utilizzo di lavaggi nasali e decongestionanti per favorire la respirazione e prevenire infezioni.
Possibili complicazioni:
| Fase | Complicazioni Potenziali | Note Cliniche |
|---|---|---|
| Cheiloplastica | Asimmetria labiale, cicatrici ipertrofiche/keloidi | Possono richiedere revisione chirurgica |
| Palatoplastica | Fistole palatali, deiscenza della ferita, necrosi del lembo, insufficienza velo-faringea | Fistole richiedono riparazioni successive; deiscenza è una grave difficoltà post-op |
| Generali | Sanguinamento, infezioni, reazioni all’anestesia, problemi respiratori | Monitoraggio peri-operatorio essenziale |
| Somatici/late | Ritardo della crescita del massiccio facciale, necessità di secondary surgery o ortognatica | Spesso richiesti nella adolescenza |
Dopo il trattamento chirurgico il percorso logopedico rappresenta un elemento essenziale che accompagna il bambino dalla prima infanzia fino all’età scolare, e in alcuni casi anche oltre, lavorando in sinergia con un’équipe multidisciplinare. La logopedia mira a favorire lo sviluppo del linguaggio, spesso compromesso a causa delle difficoltà nella chiusura velofaringea, a ridurre l’ipernasalità e a correggere eventuali distorsioni articolatorie. Inoltre, è fondamentale nel prevenire o trattare disfonie e compensazioni vocali causate da un uso scorretto della gola o della glottide, e nel supportare l’alimentazione nei primi mesi quando sono presenti difficoltà di suzione o deglutizione.
Oltre alla logopedia, il trattamento prevede altri interventi di supporto quali la valutazione audiologica per monitorare eventuali problemi uditivi spesso legati a otiti medie ricorrenti, l’assistenza psicologica per sostenere lo sviluppo emotivo e sociale del bambino, e l’ortodonzia precoce per correggere malocclusioni e favorire una crescita mascellare adeguata.
La gestione della palatoschisi non si limita all’intervento chirurgico, ma richiede una presa in carico globale e continuativa, nella quale la riabilitazione logopedica gioca un ruolo cruciale nel recupero funzionale del linguaggio e della comunicazione.
In ambito scientifico e clinico, sono in corso studi su terapie geniche e strategie molecolari volte a prevenire o correggere i difetti nello sviluppo palatino già nelle fasi embrionali. Parallelamente, l’ingegneria tissutale e l’impiego di biomateriali innovativi stanno aprendo prospettive promettenti per favorire la rigenerazione dei tessuti palatini e limitare gli esiti cicatriziali. Studi longitudinali stanno valutando gli effetti dell’intervento chirurgico precoce sullo sviluppo facciale, sulla fonazione e sugli aspetti psicologici, con l’obiettivo di ottimizzare i protocolli terapeutici futuri.