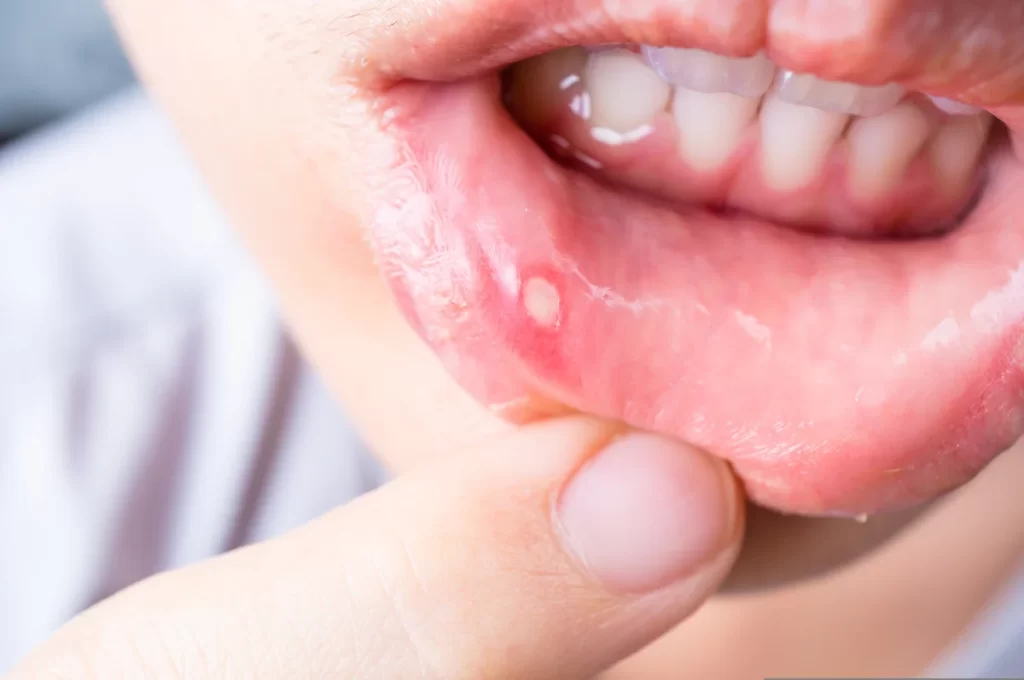
Cause, sintomi, diagnosi e cure della perionissi (giradito), un’infezione dell’area periungueale. Guida completa con tabelle pratiche e indicazioni mediche aggiornate
Il termine “giradito”, noto in ambito medico come perionissi o patereccio, indica un’infiammazione localizzata nei tessuti circostanti l’unghia, sia delle mani sia dei piedi. L’area coinvolta include principalmente la cuticola e la pelle adiacente alla lamina ungueale. La condizione può manifestarsi in forma acuta, spesso a causa di piccole lesioni o esposizione prolungata all’umidità, oppure in forma cronica, favorita da un contatto ripetuto con sostanze irritanti o allergeni. Nei casi più seri, l’infezione può estendersi a strutture più profonde come tendini, osso e falangi.

La perionissi, sebbene spesso sottovalutata, è una condizione che richiede attenzione e cura per evitare l’aggravarsi dell’infezione o la sua diffusione. Intervenire tempestivamente, adottare misure preventive e seguire il trattamento corretto sono le chiavi per una guarigione completa
Le infezioni responsabili della perionissi, conosciuta anche come giradito, sono generalmente causate da batteri (come Staphylococcus aureus, streptococchi e più raramente Escherichia coli), da funghi – in particolare Candida albicans, soprattutto nei casi di infiammazione cronica – oppure da virus, come nel caso dell’herpes simplex che provoca una forma specifica detta patereccio erpetico.
L’insorgenza è favorita da diversi fattori predisponenti, come piccoli traumi nei pressi dell’unghia, trattamenti estetici troppo aggressivi (manicure o pedicure), abitudine a mordere unghie e cuticole, uso prolungato di calzature troppo strette, esposizione frequente all’umidità e condizioni che compromettono le difese immunitarie, come il diabete o terapie immunosoppressive.
Fattori predisponenti
Al momento non ci sono prove scientifiche solide che colleghino direttamente il genere all’insorgenza del giradito, ma alcuni fattori individuali possono influenzarne il rischio. In particolare, si osservano differenze legate a comportamenti, abitudini quotidiane e contesti lavorativi, che possono variare tra uomini e donne.
- Le donne, ad esempio, risultano più soggette a forme croniche della patologia a causa di manicure frequenti o aggressive che danneggiano le cuticole. Anche l’esposizione ripetuta all’acqua e ai detergenti, tipica di alcune attività professionali o domestiche, può favorire lo sviluppo di infezioni batteriche o fungine.
- Gli uomini, invece, tendono ad avere una maggiore incidenza di perionissi acuta, spesso legata a traumi meccanici dovuti a lavori manuali. Inoltre, l’onicofagia, ossia il vizio di mangiarsi le unghie, sebbene presente in entrambi i sessi, sembra essere più diffusa nei ragazzi durante l’adolescenza.
L’età e lo stato del sistema immunitario giocano anch’essi un ruolo rilevante. Neonati e bambini possono contrarre più facilmente infezioni virali come il patereccio erpetico, soprattutto se entrano in contatto con adulti affetti da herpes labiale. Gli anziani, a causa della fragilità cutanea e di eventuali condizioni mediche concomitanti, possono sviluppare forme croniche più facilmente. Le persone immunocompromesse, a prescindere dal sesso, sono invece più esposte a infezioni gravi o recidivanti.
Per quanto riguarda l’influenza ormonale o genetica, non esistono attualmente dati certi che ne confermino un ruolo diretto nella comparsa del giradito. Patologie dermatologiche preesistenti come psoriasi o dermatite atopica, comuni a entrambi i sessi, possono predisporre all’insorgenza di infezioni nell’area periungueale.
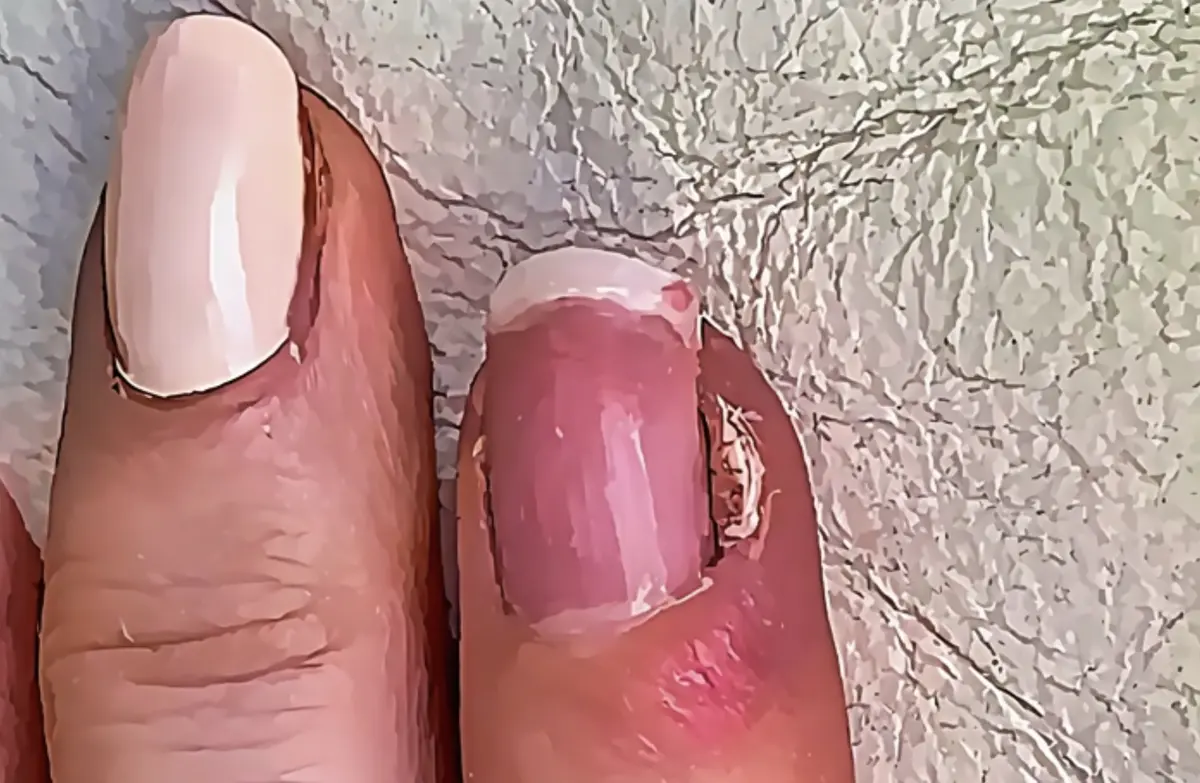
Sintomi perionissi (girodito)
Sintomi
Dal punto di vista clinico, il giradito si presenta con sintomi come gonfiore e arrossamento nella zona periungueale, dolore pulsante, sensazione di calore, e in molti casi la presenza di pus o vescicole. L’unghia può inoltre apparire alterata, cambiando colore (diventando biancastra o verdognola), forma o consistenza, e talvolta può anche staccarsi. Nelle forme più gravi si possono manifestare febbre, linfonodi ingrossati e, nei casi legati all’herpes, sintomi specifici come prurito, bruciore e formazione di crosticine.
La perionissi può manifestarsi in forma acuta o cronica, con sintomi distinti ma accomunati dall’interessamento della zona periungueale.
Perionissi acuta
Questa forma si sviluppa rapidamente, solitamente in seguito a piccoli traumi o lesioni a livello della pelle che circonda l’unghia. I segni principali comprendono arrossamento marcato, gonfiore evidente e dolore pulsante, che tende ad accentuarsi con il contatto o il movimento del dito. L’area interessata appare spesso più calda rispetto ai tessuti circostanti, a causa dell’infiammazione in atto.
Nei casi più avanzati si può osservare la comparsa di pus, talvolta accompagnato da vescicole trasparenti, in particolare quando l’origine è virale, come nel patereccio erpetico. Possono verificarsi anche modifiche secondarie dell’unghia, come sollevamento o alterazione della forma.
Perionissi cronica
Questa variante ha un’evoluzione più lenta e tende a persistere nel tempo, soprattutto in soggetti esposti ripetutamente all’umidità o a sostanze irritanti. I sintomi includono un gonfiore e arrossamento costante attorno all’unghia, generalmente meno intensi rispetto alla forma acuta. Un segno caratteristico è la scomparsa o retrazione della cuticola.
Inoltre, possono comparire essudati sierosi o purulenti intermittenti, e deformazioni dell’unghia, come ispessimento, scolorimento (in alcuni casi con tonalità biancastre o verdastre), sfaldamento o distacco. Il dolore, se presente, è in genere lieve ma continuo. Le recidive sono frequenti, specialmente se le cause predisponenti non vengono eliminate.
Sintomi sistemici (nelle forme più gravi)
In situazioni estese o non trattate adeguatamente, possono manifestarsi sintomi generali come febbre, linfonodi ingrossati nelle vicinanze e un malessere generale, soprattutto nei soggetti con un sistema immunitario compromesso.
| Sintomo | Che cosa significa | Quando preoccuparsi |
|---|---|---|
| Arrossamento attorno all’unghia | L’infiammazione sta iniziando | Se si estende o peggiora in 24-48 ore |
| Gonfiore | C’è un’infezione in atto | Se il dito appare molto gonfio o duro |
| Dolore pulsante | Segno classico di infiammazione | Se il dolore impedisce di usare il dito |
| Calore nella zona | Il corpo sta reagendo all’infezione | Se associato a febbre |
| Pus o liquido | Presenza di infezione batterica attiva | Se aumenta, ha cattivo odore o non si drena |
| Vescicole (bollicine) | Potrebbe essere un’infezione da herpes | Se si diffondono o si accompagnano a febbre |
| Deformazioni ungueali | L’infiammazione sta alterando l’unghia | Se non migliorano in 1-2 settimane |
| Scomparsa della cuticola | Segno di danno cronico | Se associata a secrezione o dolore ricorrente |
| Febbre o linfonodi gonfi | L’infezione si sta diffondendo | Serve visita medica immediata |
Anche se i sintomi possono sembrare simili, il giradito è causato da un’infezione dei tessuti periungueali, mentre l’unghia incarnita si verifica quando l’unghia penetra nella pelle circostante, causando dolore intenso al contatto o durante la camminata. Le unghie dei piedi, soprattutto l’alluce, sono le più inclini a incarnirsi, mentre il giradito può colpire indifferentemente mani e piedi.
Diagnosi
La diagnosi si basa prevalentemente su una valutazione clinica, tramite osservazione e anamnesi. Nei casi persistenti o recidivanti, il medico può prescrivere un tampone per identificare l’agente patogeno o richiedere analisi del sangue, soprattutto se si sospetta un deficit immunitario.
Se si notano i sintomi tipici, è utile:
- Immergere il dito in acqua tiepida e sale per disinfettare e ridurre l’infiammazione
- Evitare traumi ulteriori, come mordersi le unghie o rimuovere le cuticole
- Proteggere la zona con cerotti o guanti
- Sospendere manicure o pedicure fino alla completa guarigione
Se non si osservano miglioramenti in 2-3 giorni, è opportuno rivolgersi a uno specialista, in particolare un dermatologo o un chirurgo della mano, nel caso siano coinvolte strutture profonde o si renda necessario un drenaggio del pus.
| Categoria | Elemento da valutare | Dettagli clinici / Indicazioni |
|---|---|---|
| Anamnesi | Esordio dei sintomi | Rapido (acuto) o graduale (cronico) |
| Eventuali microtraumi/manipolazioni | Manicure aggressive, morsi, traumi, tagli | |
| Esposizione a umidità o sostanze irritanti | Lavori a contatto con acqua/detergenti | |
| Abitudini personali | Onicofagia, uso di guanti occlusivi, igiene | |
| Esame obiettivo | Eritema e edema | Presenza di arrossamento e gonfiore nella zona periungueale |
| Dolore | Pulsante (acuto), lieve e costante (cronico) | |
| Calore localizzato | Più evidente nelle forme acute | |
| Presenza di pus o essudato | Indicativo di infezione batterica; raccolta fluida o purulenta | |
| Vescicole trasparenti | Suggeriscono eziologia virale (herpes simplex) | |
| Alterazioni ungueali | Deformazione, scolorimento, distacco, assottigliamento | |
| Assenza o retrazione della cuticola | Segno distintivo della perionissi cronica | |
| Esami di laboratorio | Tampone per esame colturale | Utile per identificare batteri o funghi responsabili (es. S. aureus, Candida albicans) |
| PCR per herpes simplex virus | In caso di sospetta infezione virale (patereccio erpetico) | |
| Microscopia con KOH (idrossido di potassio) | Per identificazione diretta di funghi | |
| Esami strumentali (rari) | Ecografia dei tessuti molli | Solo in caso di sospetto ascesso profondo non evidente clinicamente |
| Segni sistemici (solo se presenti) | Febbre, linfoadenopatia regionale, malessere | In caso di infezione diffusa o in pazienti immunocompromessi |
Trattamenti
Il trattamento dipende dalla causa dell’infezione:
- Antibiotici topici o sistemici per le infezioni batteriche
- Antimicotici in caso di micosi
- Antivirali come l’aciclovir per paterecci erpetici
Nei casi più avanzati, si può rendere necessario un piccolo intervento chirurgico per rimuovere il pus o, in casi estremi, l’unghia stessa.
| Tipo di Perionissi | Trattamento locale | Terapia sistemica | Altri interventi | Note |
|---|---|---|---|---|
| Acuta (batterica) | Disinfezione con antisettici (clorexidina, iodopovidone); impacchi caldo-umidi | Antibiotici orali (amoxicillina-acido clavulanico, cefalexina, clindamicina) | Drenaggio del pus (in caso di ascesso) | Terapia sistemica solo se infezione estesa o in soggetti a rischio |
| Acuta (erpetica) | Nessun drenaggio meccanico; evitare traumi | Antivirale orale (aciclovir o valaciclovir, precoce) | Riposo, protezione della zona infetta | Contagio possibile, attenzione in contesti sanitari o con bambini piccoli |
| Cronica (fungina) | Ridurre esposizione a umidità; antimicotici topici (es. clotrimazolo, miconazolo) | Antimicotici sistemici (fluconazolo o itraconazolo) se infezione persistente | Educazione al paziente, protezione mani (guanti cotone sotto guanti in lattice) | Rimozione della causa predisponente è essenziale per guarigione |
| Cronica (batterica) | Antisettici locali; eventuali antibiotici topici (mupirocina, fusidico) | Antibiotico orale solo in caso di peggioramento | Cura dell’unghia, idratazione regolare della pelle periungueale | Spesso presente co-infezione batterica secondaria |
| Grave / Recidivante | Approccio combinato locale + sistemico | Terapia mirata su antibiogramma / micogramma | In casi selezionati: resezione chirurgica parziale dell’unghia | Necessario follow-up e controllo periodico |
Il decorso varia: nei casi lievi, la guarigione può avvenire in pochi giorni. Se il sistema immunitario è compromesso o l’infezione è cronica, può richiedere settimane o mesi. Il patereccio erpetico tende a risolversi spontaneamente in 2–3 settimane, ma può recidivare se persistono fattori predisponenti.ngiarsi le unghie dovrebbe cercare di interrompere questo comportamento, per non facilitare l’ingresso di batteri o funghi attraverso microlesioni cutanee.