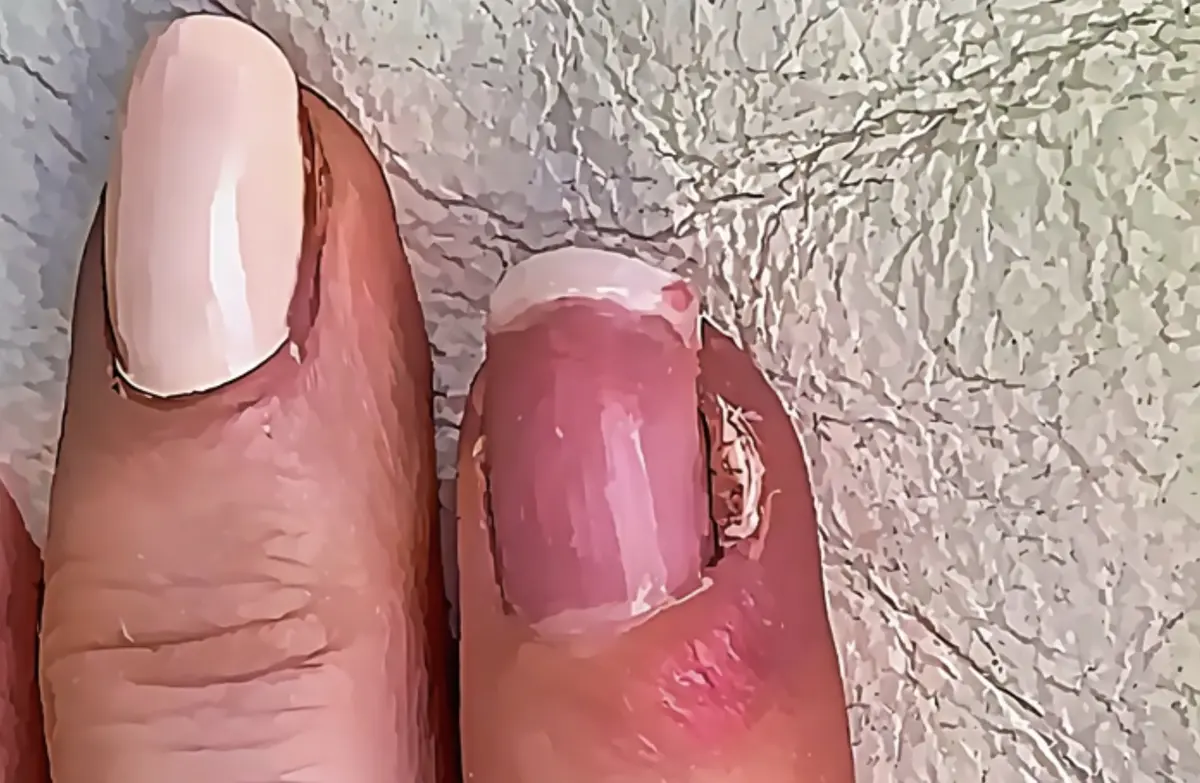
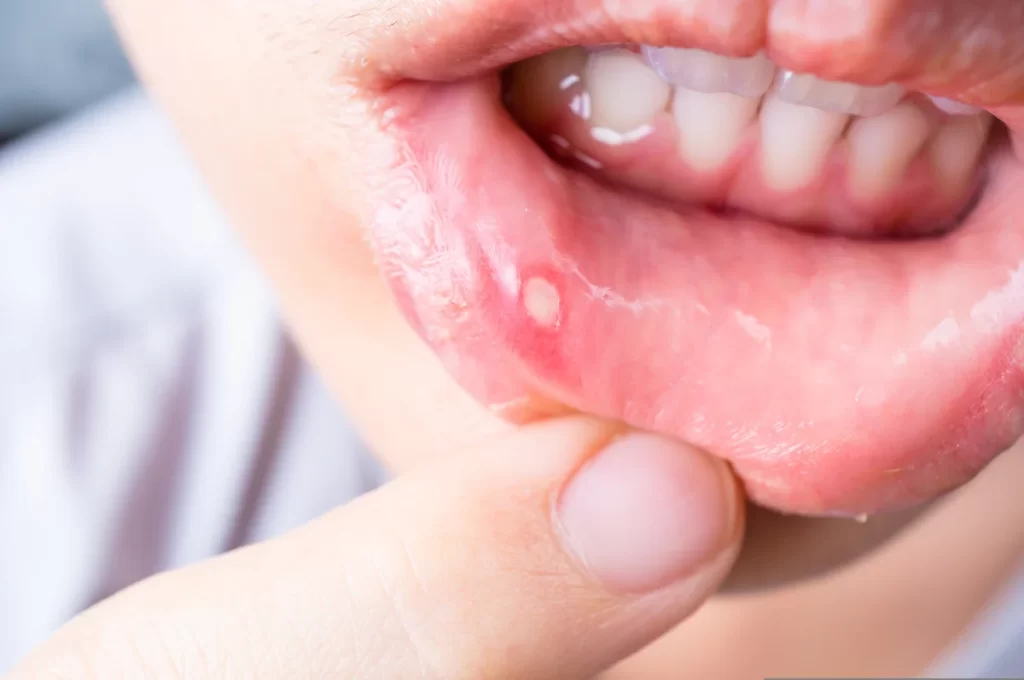
Principali sintomi delle infezioni ungueali: cambiamenti di colore, ispessimento, fragilità e dolore alle unghie di mani e piedi
Le infezioni delle unghie, comunemente note con termini come onicomicosi o paronichia a seconda dell’agente patogeno coinvolto e della localizzazione, rappresentano una condizione clinica diffusa che interessa sia le unghie delle mani sia quelle dei piedi. Questi disturbi sono provocati principalmente da microrganismi di natura fungina, ma possono anche derivare da batteri o, in casi meno frequenti, da virus. In medicina, si distinguono essenzialmente due grandi categorie: le infezioni micotiche, causate da dermatofiti, lieviti o muffe, e quelle non micotiche, ossia di origine batterica o virale.
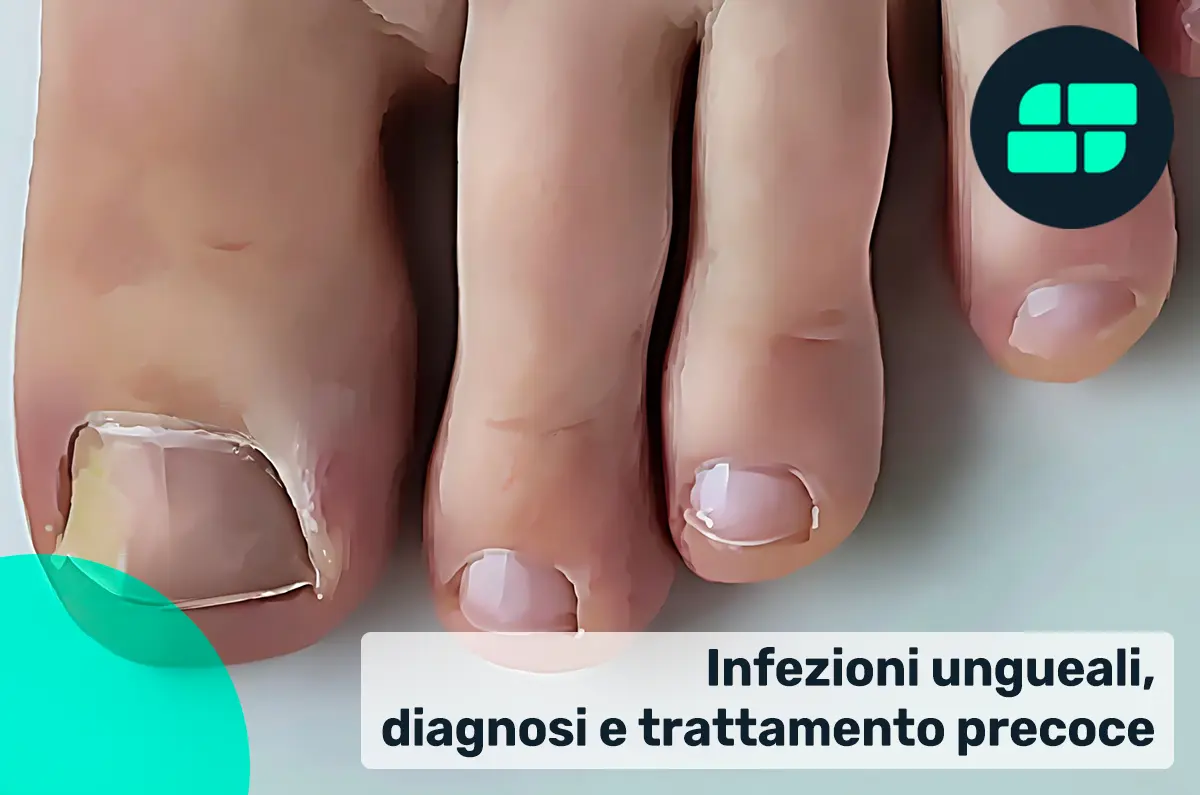
Le infezioni ungueali sono più comuni negli adulti e tendono a manifestarsi con maggior frequenza man mano che l’età avanza
Le unghie dei piedi sono spesso più soggette a queste problematiche rispetto a quelle delle mani, a causa di condizioni ambientali favorevoli, come l’umidità prolungata e l’uso di calzature chiuse e poco traspiranti. Tra i principali fattori predisponenti si segnalano: l’uso continuativo di scarpe chiuse, traumi ripetuti sull’unghia, malattie metaboliche come il diabete, condizioni di immunodepressione, scarsa igiene e ambienti umidi.
Cause
Le infezioni delle unghie sono causate da vari tipi di microrganismi. I funghi dermatofiti, in particolare quelli del genere Trichophyton come Trichophyton rubrum, rappresentano la causa principale delle onicomicosi. Questi funghi colonizzano la cheratina dell’unghia, provocandone ispessimento, cambiamenti di colore e deformazioni.
Un altro agente frequente è il lievito Candida albicans, spesso responsabile di infezioni ungueali nelle mani, soprattutto in persone che hanno una costante esposizione all’acqua o a sostanze irritanti. Le muffe non dermatofitiche, meno comuni, possono invece causare infezioni croniche, che risultano più difficili da trattare.
Tra le infezioni batteriche, la paronichia è generalmente provocata da Staphylococcus aureus e si presenta con un’infiammazione dolorosa e acuta dei tessuti circostanti l’unghia.
Dal punto di vista clinico, le infezioni ungueali si manifestano con evidenti alterazioni, quali variazioni del colore dell’unghia (bianco, giallo, verde o nero), ispessimento, fragilità e talvolta distacco della lamina ungueale (onicolisi). Le infezioni batteriche, inoltre, si accompagnano spesso a gonfiore, arrossamento e dolore localizzato intorno ai margini dell’unghia.
Tipi di infezione ungueale
Le infezioni ungueali comprendono diverse forme specifiche, ognuna con caratteristiche cliniche e cause distinte.
- La paronichia acuta è un’infezione batterica che colpisce i tessuti circostanti l’unghia. I batteri responsabili, come Staphylococcus aureus e streptococchi, penetrano spesso attraverso piccole ferite cutanee causate da traumi, morsi o dalla perdita della cuticola. Questa condizione è comune in chi si morde o succhia le dita e può derivare da un’unghia incarnita nei piedi. Alcuni farmaci immunosoppressori o antitumorali possono favorire l’insorgenza di questa infezione. I sintomi principali sono dolore acuto, arrossamento, gonfiore e formazione di pus, con possibile diffusione profonda in soggetti diabetici o con problemi circolatori.
- La retronichia è una forma meno frequente di paronichia, caratterizzata dalla crescita della lamina ungueale verso l’interno della plica ungueale. Ciò determina l’accumulo di più strati ungueali sovrapposti, causato da uno sfasamento tra la matrice ungueale e la lamina esistente. Colpisce prevalentemente le unghie degli alluci ed è associata a traumi ripetuti, come l’uso di scarpe strette o attività sportive che sollecitano i piedi. I sintomi includono dolore, infiammazione della plica ungueale e alterazioni del colore dell’unghia.
- La verruca volgare è una lesione cutanea benigna provocata dal papillomavirus umano. Può manifestarsi attorno all’unghia, specialmente sulla cuticola, o talvolta sotto di essa. Questa infezione può influire sulla normale crescita dell’unghia e provocare deformazioni. È più frequente in persone con piccoli traumi cutanei vicino all’unghia o che si mordono le unghie. Le terapie includono la crioterapia con azoto liquido e l’applicazione di farmaci topici come acido salicilico, imiquimod, 5-fluorouracile o tretinoina.
- La sindrome delle unghie verdi è causata da un’infezione batterica da Pseudomonas, che si verifica spesso in individui con onicolisi (separazione parziale della lamina ungueale) o paronichia cronica, e in chi ha frequente esposizione delle mani all’acqua o a sostanze irritanti. L’infezione conferisce all’unghia un caratteristico colore verde nella zona interessata dal distacco.
Diagnosi
La diagnosi delle infezioni ungueali si basa innanzitutto su una valutazione clinica che prevede l’esame visivo dell’unghia e l’analisi della storia medica del paziente, al fine di rilevare alterazioni, segni di infiammazione e fattori di rischio. Per confermare la presenza di microrganismi patogeni, si utilizzano esami di laboratorio come la microscopia diretta, che permette di osservare al microscopio frammenti di unghia o materiale prelevato, e la coltura micologica, che consente di far crescere il fungo o lievito responsabile per una precisa identificazione. In casi particolarmente complessi o recidivanti, si possono adottare test molecolari come la PCR, che offrono una diagnosi rapida e accurata.
Ulteriori esami ematici possono essere eseguiti per individuare condizioni predisponenti come il diabete. Per valutare la gravità e l’estensione dell’infezione fungina, viene impiegata una scala di valutazione specifica, l’Onychomycosis Severity Index (OSI), che supporta la scelta del trattamento più adeguato. Le procedure diagnostiche sono guidate da linee guida cliniche ufficiali redatte da società specializzate in dermatologia e malattie infettive.
Si raccomanda di rivolgersi sempre a un medico specialista in presenza di alterazioni persistenti delle unghie. Solo con una diagnosi accurata è possibile impostare un trattamento efficace; perciò non è consigliabile tentare autodiagnosi o autotratamenti senza consulto medico.
| Metodo/Strumento | Descrizione Semplificata per il Paziente | Fonte e Link Autorevole |
|---|---|---|
| Esame Clinico | Il medico osserva l’unghia per capire il tipo e la gravità dell’infezione. | American Academy of Dermatology |
| Microscopia Diretta | Un piccolo campione di unghia viene esaminato al microscopio per cercare funghi. | Mayo Clinic |
| Coltura Micologica | Il campione viene coltivato per identificare il fungo esatto. | DermNet NZ |
| PCR (Test Molecolare) | Esame avanzato per individuare rapidamente il microrganismo, usato in casi difficili. | Centers for Disease Control and Prevention (CDC) |
| Onychomycosis Severity Index | Scala che misura quanto è grave l’infezione per scegliere il trattamento migliore. | PubMed – OSI |
| Linee Guida Cliniche | Raccomandazioni ufficiali su come diagnosticare e curare le infezioni ungueali. | European Academy of Dermatology and Venereology |
Cura
Le strategie terapeutiche variano in base all’agente patogeno coinvolto e alla severità dell’infezione. Gli antimicotici topici vengono impiegati principalmente nelle forme lievi o limitate, ma risultano spesso insufficienti in caso di infezioni profonde o estese. Per le onicomicosi più diffuse o resistenti, si ricorre a farmaci antimicotici orali come terbinafina, itraconazolo e fluconazolo. Le infezioni batteriche, come la paronichia, richiedono l’uso di antibiotici specifici. In situazioni particolarmente gravi o refrattarie al trattamento farmacologico, può rendersi necessaria l’asportazione parziale o totale dell’unghia tramite intervento chirurgico.
| Tipologia di Trattamento | Indicazioni | Farmaci o Procedure Principali | Modalità di Somministrazione | Durata Tipica del Trattamento | Limiti e Considerazioni |
|---|---|---|---|---|---|
| Antimicotici Topici | Infezioni lievi o localizzate, senza coinvolgimento profondo dell’unghia | Amorolfina, ciclopirox, efinaconazolo | Applicazione diretta sulla lamina ungueale e margini | Da alcune settimane a mesi (in genere 6-12 mesi) | Efficacia limitata nelle onicomicosi profonde o estese; richiede applicazione costante e corretta; spesso insufficiente da sola |
| Antimicotici Sistemici | Onicomicosi estese, resistenti o ricorrenti | Terbinafina, itraconazolo, fluconazolo | Compresse orali | Tipicamente 6-12 settimane (dipende dal farmaco) | Possibili effetti collaterali sistemici; necessaria valutazione preliminare epatica e interazioni farmacologiche |
| Antibiotici | Infezioni batteriche, come paronichia acuta | Cefalexina, dicloxacillina, clindamicina | Somministrazione orale o topica, a seconda della gravità | 7-14 giorni o più in infezioni severe | Necessità di identificare correttamente agente batterico; resistenza antibiotica; possibile ricorrenza senza trattamento completo |
| Procedure Chirurgiche | Infezioni ungueali molto resistenti o con complicanze | Rimozione parziale o totale della lamina ungueale | Intervento ambulatoriale o chirurgico | Una sola procedura, con tempi di guarigione variabili | Indicato in casi gravi; possibile disagio e tempo di recupero; spesso combinato con terapia farmacologica |
| Terapie Complementari | Supporto alle terapie principali | Crioterapia (per verruche periungueali), cura igienica | Variabile (in base al trattamento specifico) | Dipende dalla terapia specifica | Efficacia limitata da sola; utile in casi selezionati o come coadiuvante |
| Prevenzione e Educazione | Tutti i pazienti a rischio | Igiene personale, uso di calzature traspiranti, evitare traumi | Pratiche quotidiane | Continuativa | Fondamentale per ridurre recidive e nuove infezioni |