Mastite cause, effetti sul latte materno, impatto psicologico e connessioni con patologie croniche. Approfondimento sugli aspetti meno noti della mastite
La mastite è un processo infiammatorio acuto della mammella, di norma osservato durante l’allattamento (mastite lattea), ma può manifestarsi anche in assenza di lattazione. Tipicamente si può verificare nelle prime sei settimane dopo il parto, quando l’accumulo di latte nei dotti favorisce l’infezione, spesso tramite germi che penetrano attraverso microlesioni cutanee.

La mastite lattea è un’infezione mamma-bambino relativamente comune, che esordisce nelle prime settimane dopo il parto. Il trattamento tempestivo, combinando drenaggio del seno, terapia analgesica e antibiotici mirati, permette una guarigione nelle forme semplici. La prevenzione, con tecniche di allattamento corrette e cura del capezzolo, è essenziale per ridurre recidive e complicanze. In presenza di sospetto di ascesso o mucose non rispondenti, serve valutazione ecografica e drenaggio
L’infezione mammaria è quasi sempre dovuta a Staphylococcus aureus, ma possono essere coinvolti anche streptococchi e raramente batteri Gram negativi. In alcuni casi, i ceppi meticillino-resistenti (MRSA) sono associati ad ascessi, benché siano eventi occasionali. Il ristagno lattea nei dotti è il principale fattore predisponente.
Nel contesto dell’allattamento, la mastite può insorgere a causa del ristagno di latte nei dotti mammari, condizione che favorisce la crescita batterica e la formazione di biofilm da parte di microrganismi come Staphylococcus coagulasi-negativi (CoNS) e streptococchi. Questa alterazione dell’equilibrio del microbiota mammario, definita disbiosi, riduce la presenza di specie protettive e permette la prevalenza di patogeni opportunisti, contribuendo all’irritazione dell’epitelio duttale.
L’ingresso dei batteri, come Staphylococcus aureus, avviene attraverso microlesioni del capezzolo o mediante dotti mammari dilatati. Una volta penetrati, essi innescano una risposta immunitaria caratterizzata da un’infiltrazione massiccia di neutrofili e macrofagi, con sviluppo di infiammazione acuta e, in alcuni casi, formazione di pus. In genere, l’infezione si diffonde nei tessuti interstiziali (mastite interstiziale), mentre il coinvolgimento diretto dei dotti (mastite parenchimatosa) è meno frequente.
L’evoluzione del processo infiammatorio può portare alla necrosi tissutale e alla comparsa di raccolte purulente localizzate, come ascessi, che richiedono interventi di drenaggio.
La mastite colpisce fra il 2% e il 10% delle neomamme che allattano, con un picco di incidenza intorno alla seconda‑terza settimana dopo il parto. Alcuni studi segnalano tassi fino al 30% in specifiche popolazioni. Ha un’incidenza simile a livello mondiale, ma i paesi a basso reddito possono registrare percentuali più elevate.
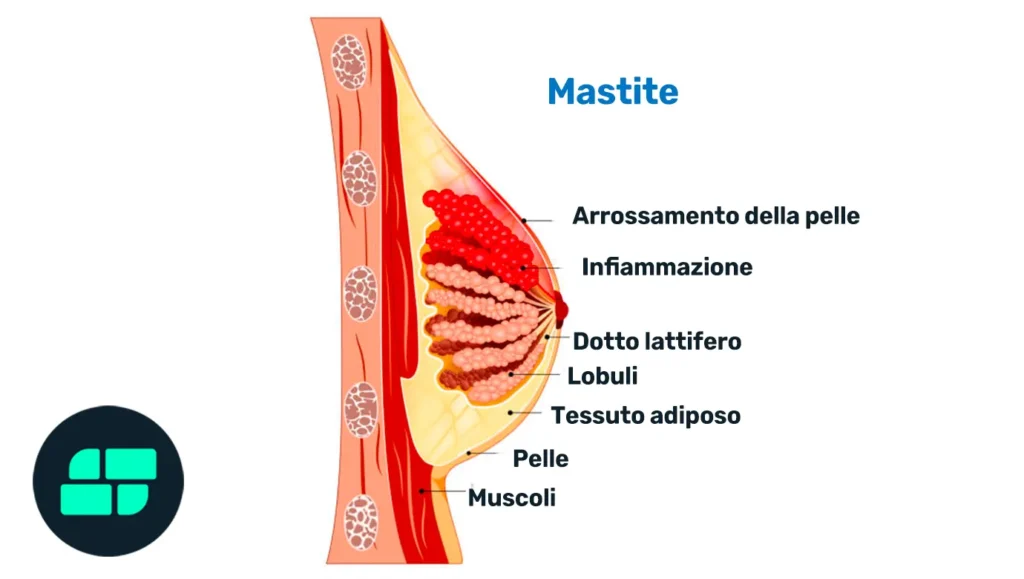
Anatomia della mammella e mastite
Tipologie di mastite:
Mastite puerperale (o da allattamento)
È la forma più comune e si verifica principalmente durante il periodo di allattamento. Deriva dal ristagno di latte e dalla conseguente infezione batterica, per lo più da Staphylococcus aureus. A livello cellulare, si osservano disbiosi, infiammazione acuta, edema e infiltrazione di cellule immunitarie.
Mastiti non puerperali
Queste forme insorgono al di fuori del periodo di allattamento e comprendono diversi sottotipi, ciascuno con specifiche caratteristiche patologiche.
- Periductal mastitis (o ectasia duttale)
Coinvolge i dotti subareolari ed è spesso associata al fumo di sigaretta. È una forma cronica con necrosi duttale, presenza di macrofagi, plasmacellule e possibile formazione di fistole o ascessi. - Mastite granulomatosa lobulare idiopatica (IGM)
È una forma rara a genesi probabilmente autoimmune, caratterizzata da granulomi non caseificanti a livello dei lobuli ghiandolari. L’attivazione del sistema immunitario è indotta dal rilascio di antigeni del latte, in assenza di infezioni evidenti. A livello istologico si riscontrano granulomi, cellule giganti e infiltrati linfoplasmacellulari. - Plasma cell mastitis (PCM)
Si manifesta con un’infiltrazione cronica di plasmacellule nei dotti, somigliando clinicamente alla periductal mastitis. Anche in questo caso si tratta di un processo infiammatorio cronico con evoluzione lenta.
| Tipo | Cause principali | Flogosi acuta o cronica | Cellule coinvolte |
|---|---|---|---|
| Puerperale | Ristagno latteo + S. aureus | Acuta | Neutrofili, macrofagi |
| Periductal (non-puerpale) | Duttal ectasia + fumo + necrosi | Cronica, flogosi periduttale | Plasmacellule, macrofagi, neutrofili |
| IGM (granulomatosa) | Reazione autoimmune, prolattina ↑ | Cronica granulomatosa | Cellule giganti, epiteloidi, linfociti |
| PCM | Infiltrato plasmacellulare cronico | Cronica duttale | Plasmacellule |
Sintomi
I segni più frequenti comprendono dolore localizzato, gonfiore, calore e arrossamento della parte colpita della mammella, spesso accompagnati da sintomi simil-influenzali come febbre, malessere, sudori e dolori muscolari. È importante distinguere questa condizione dal semplice ingorgo mammario, che non prevede infezione.
La mastite puerperale si presenta tipicamente con un’insorgenza improvvisa di dolore localizzato al seno, accompagnato da arrossamento cutaneo e febbre elevata. Spesso si associano sintomi di tipo influenzale, come brividi e malessere generale. La condizione tende a interessare un solo lato del seno. In alcuni casi, la presenza del segno di Budin (presenza di pus nel latte) suggerisce una raccolta purulenta all’interno dei dotti mammari, segno di una possibile complicanza infettiva.
La mastite periduttale, non correlata all’allattamento, si manifesta invece con dolore e arrossamento localizzato intorno all’areola. Possono comparire secrezioni dal capezzolo e la formazione di fistole. La febbre, quando presente, è solitamente lieve.
La mastite granulomatosa lobulare idiopatica è una forma infiammatoria cronica che si caratterizza per la presenza di un nodulo, di solito unilaterale. Possono essere osservati retrazione del capezzolo, ulcerazioni cutanee e fistole. La febbre è rara, ma la sintomatologia può imitare quella di un tumore mammario, rendendo necessaria una valutazione approfondita.
Le forme puerperali e non puerperali di mastite si differenziano per il tipo di risposta cellulare coinvolta e per le modalità di insorgenza. Le mastiti non associate all’allattamento, in particolare quelle croniche, richiedono spesso un’indagine istologica mediante biopsia per una diagnosi definitiva. Tali classificazioni sono oggi ben supportate da evidenze scientifiche e rispecchiano lo stato attuale della ricerca in ambito immunopatologico e infettivologico.
Infine, la mastite a plasmacellule si distingue per un’infiammazione cronica dei dotti galattofori, accompagnata da dolore persistente e nodularità. Il decorso lento e la sovrapposizione con altre forme richiedono spesso indagini diagnostiche come la biopsia per una diagnosi differenziale accurata.
| Tipo di mastite | Sintomi locali | Sintomi sistemici | Altri segni e manifestazioni | Fonti |
|---|---|---|---|---|
| Puerperale (da allattamento)(lactational mastitis) | Area del seno calda, dolorosa, arrossata, gonfia; tessuto indurito; talvolta noduli e vene turgide | Febbre (≥ 38,3–38,5 °C), brividi, malessere, dolori muscolari, perdita di appetito | Sintomi simil-influenzali precedono spesso i segni locali; possibile presenza del segno di Budin (pus nel latte) in caso di coletta purulenta | Doctorium, Uppa, Wikipedia, Humanitas, NCBI |
| Non‑puerperale: periductal mastitis | Eritema, gonfiore e dolore attorno all’areola; calore al tatto; può emergere una tumefazione localizzata | Febbre (spesso lieve), possibile malessere generale | Possibile secrezione dal capezzolo o formazione di fistole/ascessi | Cau, StatPearls, Manuali specialistici |
| Granulomatosa lobulare idiopatica (IGM / GLM) | Nodulo o massa solida unilaterale, dolente; arrossamento cutaneo; retrazione del capezzolo; ulcere o fistole con possibile secrezione | Febbre rara; possibile coinvolgimento linfatico; astenia o sintomi sistemici occasionali (artralgie, eritema nodoso) | Può imitare un tumore (segni come retrazione, “buccia d’arancia”); sensazione di massa duratura; recidive comuni | RACGP (Australia), Wikipedia |
| Plasma cell mastitis (PCM) | Dolore continuo, arrossamento e gonfiore nella zona dei dotti; nodularità palpabili | Non specifica; possibile lieve malessere sistemico | Ingranamento cronico simile alla forma periduttale; spesso richiede indagine istologica | Ihealthyou, StatPearls |
Diagnosi
La diagnosi si basa essenzialmente sull’anamnesi e sull’esame clinico: presenza di segni locali insieme a febbre e malessere, in una paziente che allatta. Esami strumentali come l’ecografia sono riservati ai dubbi tra mastite e ascesso. La coltura del latte viene suggerita solo nei casi recalcitranti, complicati o acquisiti in ospedale.
La prima fase della diagnosi prevede la raccolta dell’anamnesi, focalizzandosi sulla storia dell’allattamento e sull’eventuale presenza di sintomi come dolore, febbre o arrossamento. L’esame obiettivo permette di valutare segni locali tra cui tumefazione, calore, noduli o la presenza di aree sospette di raccolta purulenta. Se i sintomi persistono oltre le 24–48 ore nonostante le cure iniziali, è indicato procedere con ulteriori indagini diagnostiche.
L’ecografia mammaria è lo strumento d’elezione per distinguere un’infiammazione semplice dalla formazione di un ascesso. Permette di visualizzare zone ipoecogene o aree di raccolta liquida, utili per guidare eventuali drenaggi.
La mammografia, meno utile nelle forme acute, viene utilizzata soprattutto nelle pazienti non in allattamento o quando si sospettano patologie neoplastiche.
La risonanza magnetica (MRI) trova indicazione in casi complessi o cronici, come le mastiti granulomatose, per caratterizzare in modo più accurato le alterazioni tissutali.
Gli esami ematochimici, come l’emocromo e la proteina C reattiva (PCR), servono a valutare l’entità dell’infiammazione sistemica, pur non essendo specifici.
La coltura del latte o del materiale ascessuale è indicata nei casi resistenti alla terapia empirica o in presenza di ascesso, per identificare l’agente patogeno e definire l’antibiotico più efficace.
La biopsia con ago è riservata alle mastiti croniche non puerperali o nei casi in cui si sospettano patologie neoplastiche. Consente una valutazione istologica per distinguere infiammazione cronica, infezioni granulomatose o forme tumorali.
Le principali società scientifiche forniscono protocolli standardizzati per la gestione diagnostica della mastite:
- StatPearls/NCBI consiglia di effettuare ecografia dopo 48 ore in caso di mancato miglioramento, e di procedere a coltura o biopsia se necessario.
- L’Academy of Breastfeeding Medicine (Protocollo Mastitis 2022) promuove un approccio a stadi, dalla semplice stasi lattea fino all’ascesso, con enfasi sull’uso dell’ecografia.
- L’ACOG (American College of Obstetricians and Gynecologists) raccomanda imaging non ionizzante (ecografia, MRI) per le pazienti in gravidanza o in fase di allattamento.
- La Mayo Clinic integra le strategie di imaging con indicazioni per il rinvio allo specialista nei casi più complessi o sospetti per neoplasia.
| Esame o strumento | Scopo diagnostico | Quando è indicato | In cosa consiste |
|---|---|---|---|
| Visita medica | Valutare sintomi e segni clinici | Sempre, alla prima comparsa di sintomi | Il medico controlla il seno, la febbre e chiede quando è iniziato il dolore o il rossore. |
| Ecografia | Differenzia tra infiammazione e ascesso, guida eventuali drenaggi | Dopo 48 h se i sintomi non migliorano o se c’è un sospetto di ascesso | È un’ecografia al seno che mostra se c’è una raccolta di pus da drenare. |
| Coltura del latte o del pus | Identifica i batteri per scegliere l’antibiotico più adatto | Se non si migliora con la cura iniziale | Si manda un campione al laboratorio per capire quali germi ci sono e quali antibiotici funzionano meglio. |
| Biopsia con ago | Diagnosi di mastiti croniche o esclude tumori | In forme non-lattanti sospette | Si preleva un piccolo pezzo di tessuto col timore che non sia solo infiammazione, ma serve conferma tramite istologia. |
| Mammografia/Risonanza MRI | Esclude patologie tumorali, caratterizza le forme complesse | Donne non in allattamento o con sospetto neoplastico o mastiti croniche | Si fanno immagini più dettagliate, per escludere malattie come tumori o per capire meglio la situazione. |
| Esami ematici (emocromo, PCR) | Valutano livello di infiammazione | Quando febbre o malessere sono importanti | Esami del sangue per capire se c’è un’infiammazione intensa nel corpo. |
Trattamento raccomandato
- Gestione dei sintomi: analgesici come paracetamolo o FANS alleviano il dolore e riducono l’infiammazione. L’uso di impacchi caldi e lo svuotamento completo del seno tramite allattamento o estrazione manuale aiutano a decongestionare la mammella.
- Continuità dell’allattamento: è fondamentale non sospendere la poppata, perché favorisce il drenaggio e non contagia il bambino; anzi, interromperlo può peggiorare la condizione.
- Terapia antibiotica: indicata se la malattia non migliora in 12–24 ore, o in presenza di sintomi sistemici marcati. I farmaci di prima scelta comprendono dicloxacillina o cefalexina. In caso di sospetta allergia o MRSA (mastite da ceppi meticillino-resistenti), si può optare per clindamicina. Casi gravi potrebbero necessitare di vancomicina o cefotetan per via endovenosa.
Per evitare la mastite, è utile:
- Allattare frequentemente e favorire lo svuotamento completo,
- Curare la tecnica di attacco del neonato,
- Evitare indumenti compressivi o reggiseni troppo stretti,
- Trattare tempestivamente eventuali ragadi dei capezzoli,
- Mantenere una buona igiene delle mani e degli strumenti per l’allattamento.
La mancata risoluzione può portare a un ascesso in 0,1–3 % dei casi, soprattutto nel primo mese dopo il parto. Un fattore spesso trascurato nella mastite riguarda la complessa interazione tra il sistema immunitario locale e la popolazione microbica presente nel tessuto mammario. Contrariamente a quanto si credeva in passato, la mammella non è un ambiente sterile: ospita infatti un microbiota specifico che contribuisce a modulare la risposta immunitaria locale. La perturbazione di questo equilibrio microbico, definita disbiosi, può aumentare la suscettibilità a episodi infiammatori, specialmente in presenza di stress immunitario o lesioni meccaniche a livello del capezzolo.
In aggiunta, la reazione infiammatoria che si instaura non è esclusivamente legata all’invasione microbica, ma rappresenta anche una risposta immunitaria innata articolata, che coinvolge diverse molecole di segnalazione come citochine e chemochine, nonché cellule deputate alla difesa, quali le cellule dendritiche. Alcune forme di mastite, prive di infezione batterica, possono derivare da un’attivazione eccessiva del sistema immunitario, con meccanismi simili a quelli di malattie autoimmuni.
La mastite non incide unicamente sullo stato di salute della madre, ma può influenzare anche la quantità e la qualità del latte materno. Durante la fase acuta dell’infiammazione, l’edema dei tessuti e la compressione dei dotti lattiferi portano a una diminuzione della secrezione lattea. Inoltre, si osservano modifiche qualitative del latte, quali un aumento del contenuto di sodio e una diminuzione nella sintesi di lattosio.
Queste alterazioni possono avere ripercussioni negative sulla crescita e sullo sviluppo del bambino, specialmente nei primi mesi di vita, periodo nel quale il latte materno è spesso l’unica fonte di nutrimento. La riduzione o l’interruzione dell’allattamento, dovute al dolore o alla scarsa produzione di latte, possono comportare conseguenze sia nutrizionali che emotive per il lattante.
Un altro aspetto spesso sottovalutato riguarda l’impatto emotivo che la mastite può avere sulle donne. Coloro che ne sono affette riferiscono frequentemente sensazioni di frustrazione, senso di colpa, isolamento e ansia. Questo fenomeno è particolarmente rilevante in quanto l’allattamento è spesso vissuto come un’esperienza intimamente legata all’identità materna e femminile.
L’insorgenza della mastite può interrompere bruscamente questo processo, generando un disagio psicologico significativo. In alcuni casi, può favorire l’insorgere di sintomi depressivi nel periodo post-partum. Per questo motivo, il supporto psicologico e l’aiuto da parte della rete familiare sono fondamentali per mitigare gli effetti non solo fisici ma anche emotivi della malattia.
La ricerca scientifica ha posto attenzione alle possibili associazioni tra mastite frequente e malattie croniche sistemiche. Ad esempio, la mastite periduttale, che può manifestarsi anche in assenza di allattamento, è stata correlata a fattori come il fumo di sigaretta, il diabete e l’obesità, suggerendo che vi siano componenti metaboliche o sistemiche alla base della sua insorgenza.
Sebbene la mastite acuta non venga considerata un fattore di rischio diretto per lo sviluppo di tumori mammari, le forme croniche o granulomatose possono presentarsi con sintomi e segni simili a quelli di lesioni neoplastiche, complicando la diagnosi differenziale. In rari casi, un processo infiammatorio persistente può coesistere con un carcinoma occulto, rendendo necessaria una sorveglianza clinica accurata.