La pellagra è una condizione patologica derivante da una mancanza o da un insufficiente assorbimento di niacina, conosciuta anche come vitamina B3 o vitamina PP
Pellagra cause, sintomi, diagnosi e trattamento di questa malattia da carenza di niacina (vitamina B3). Approfondiamo i rischi, le complicanze e le strategie di prevenzione per una salute ottimale. Tale deficit può essere primario, legato a un’alimentazione gravemente squilibrata e povera di niacina, vitamine del gruppo B o triptofano, un amminoacido essenziale per la produzione di niacina.
In alternativa, la carenza può essere secondaria, causata da fattori come diarrea persistente, cirrosi epatica, abuso cronico di alcol o altre patologie che compromettono l’assorbimento della vitamina. La pellagra può manifestarsi anche in presenza di sindrome carcinoide, dove il triptofano viene convertito in serotonina e 5-idrossitriptofano, o nella malattia di Hartnup, che impedisce un corretto assorbimento del triptofano a livello intestinale e renale. Inoltre, disturbi alimentari come l’anoressia possono contribuire all’insorgenza della malattia.

La pellagra è una patologia causata dalla carenza di niacina (vitamina B3), una condizione oggi poco frequente nei Paesi industrializzati ma ancora presente in determinati contesti socio-economici svantaggiati o in presenza di diete povere sia di niacina che di proteine
Diffusione e Contesto sanitario della pellagra
Attualmente, la pellagra si presenta in forma endemica in alcune regioni del mondo, come parti dell’Africa, del Sudamerica e dell’India, dove mais e farina di sorgo rappresentano la base dell’alimentazione. Storicamente, in Italia la malattia era diffusa nelle regioni settentrionali tra il XVIII e il XIX secolo, per poi scomparire nella seconda metà del Novecento grazie a migliori condizioni nutrizionali. Il termine “pellagra” fu coniato nel 1771 dal medico Francesco Frapolli, derivandolo dall’espressione lombarda “pelle agra”, che indica la ruvidezza della cute tipica della malattia.
Manifestazioni Cliniche, dai sintomi ai disturbi gastrointestinali
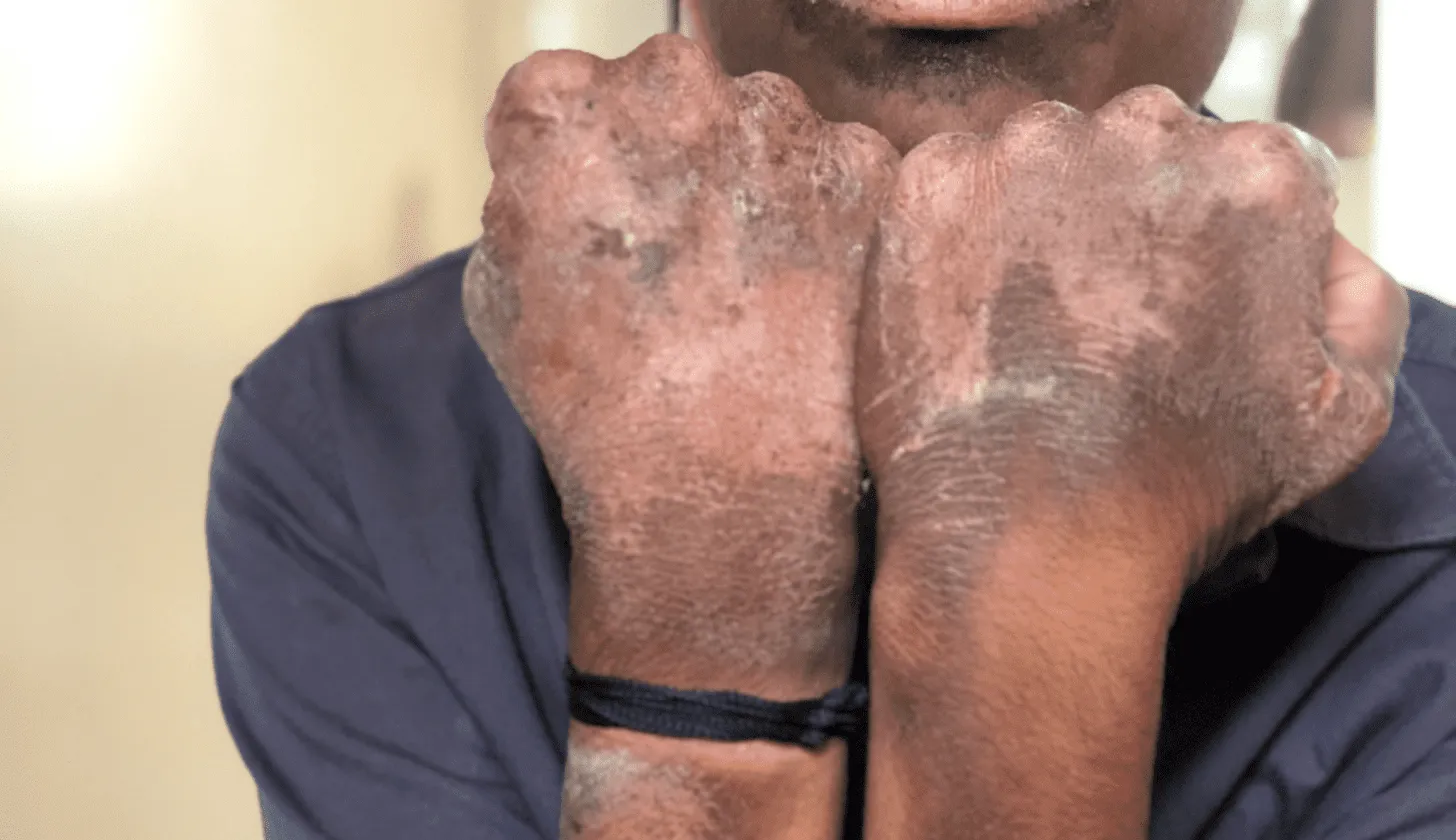
La pellagra si manifesta con sintomi che coinvolgono la pelle, le mucose, il sistema nervoso e l’apparato digerente, ed è nota come “malattia delle tre D”: dermatite, diarrea e demenza. A livello cutaneo, si sviluppano lesioni simmetriche e bilaterali, spesso eritemi rosso scuro, bolle e desquamazioni, localizzate in aree di pressione come mani, avambracci, gambe e piedi.
Nelle zone esposte al sole, si osservano reazioni di fotosensibilità, come il “collare di Casal” (una dermatosi desquamante attorno al collo) o lesioni a farfalla sul viso, chiamate “maschera pellagrosa”. Le mucose, in particolare della bocca, ma anche della vagina e dell’uretra, mostrano arrossamenti, glossite, stomatite, edema, dolore, aumento della salivazione e, in fasi avanzate, ulcerazioni, soprattutto su labbra, lingua e gengive. I disturbi gastrointestinali comprendono bruciore alla gola e all’esofago, dolore e gonfiore addominale, nausea, vomito e diarrea. A livello neurologico, si riscontrano psicosi (con confusione, disorientamento, confabulazione, mania, depressione, paranoia o delirio), encefalopatia (con perdita di coscienza) e demenza, accompagnata da rallentamento cognitivo, insonnia, nervosismo, apatia e alterazioni della memoria. Altri sintomi associati includono astenia, anoressia, anemia, ipoproteinemia, bassa pressione e perdita di peso.
Diagnosi e terapia
La diagnosi della pellagra è prevalentemente clinica e si basa sull’osservazione dei sintomi caratteristici, come lesioni cutanee, alterazioni delle mucose, diarrea e demenza. L’anamnesi approfondita, che indaga le abitudini alimentari e la storia clinica del paziente, permette di identificare una dieta carente di niacina o triptofano, escludendo altre cause di disturbi neurologici. Per confermare il deficit di niacina, possono essere utili analisi delle urine. La diagnosi della pellagra si basa anche sull’esame clinico, che consente di rilevare sintomi tipici come lesioni cutanee, alterazioni del cavo orale, diarrea e disturbi cognitivi. L’anamnesi, attraverso l’analisi della storia clinica e delle abitudini alimentari, permette di valutare una possibile carenza di niacina e triptofano, escludendo altre patologie neurologiche. La conferma diagnostica può essere supportata dalle analisi urinarie, utili a rilevare un deficit di niacina.

Questa malattia tende a manifestarsi tra le persone che vivono in povertà, in soggetti con disturbi dell’alimentazione come l’anoressia nervosa, in chi soffre di malassorbimento intestinale, in individui che fanno un uso eccessivo di alcol o che assumono particolari farmaci. Anche i senzatetto e i malnutriti rientrano tra i gruppi maggiormente esposti
Il trattamento della pellagra si basa sulla somministrazione di nicotinammide, una forma di vitamina B3, ma, dato che la malattia non è dovuta esclusivamente a un deficit di niacina, l’assunzione di multivitaminici e una dieta ricca di proteine risultano più efficaci. Se la causa è un’alimentazione inadeguata, un regime bilanciato può portare alla remissione completa dei sintomi. In caso di problemi di assorbimento, è necessario affrontarne le cause sottostanti. La protezione della pelle dall’esposizione solare è fondamentale, con l’uso di creme solari ad alto SPF, prodotti lenitivi, antibatterici e antimicotici per prevenire sovrainfezioni. Per prevenire la pellagra, un’alimentazione varia e completa, che includa cibi ricchi di niacina come legumi, pesce, carne, frutta secca, cereali integrali e lievito di birra essiccato, è generalmente sufficiente. In caso di carenze gravi, si può ricorrere a integratori, previo consiglio medico.
Se non trattata adeguatamente, la pellagra evolve in modo cronico, alternando fasi di remissione in autunno e inverno a riacutizzazioni in primavera ed estate. La condizione peggiora progressivamente, portando a cachessia (grave deperimento fisico) e demenza pellagrosa, con rischio di morte entro pochi anni. Tra le complicanze più serie si annoverano lesioni al sistema nervoso centrale, che possono causare ipertonia, nistagmo e sindrome piramidale, con disturbi motori significativi.
In passato, si pensava che la pellagra fosse causata da una tossina nel mais, ipotesi smentita all’inizio del XX secolo dal medico Joseph Goldberger, che dimostrò il legame con una dieta povera. Goldberger, attraverso esperimenti in orfanotrofi, ospedali psichiatrici e carceri, evidenziò che un’alimentazione equilibrata poteva prevenire e curare la malattia, mentre una dieta monotona a base di mais non trattato favoriva l’insorgenza della pellagra. La nixtamalizzazione, pratica tradizionale dei nativi americani che rende la niacina biodisponibile, era assente nelle abitudini europee e americane, contribuendo alla diffusione della malattia tra le popolazioni povere. La pellagra è diminuita con il miglioramento delle condizioni alimentari e l’arricchimento degli alimenti con vitamine a partire dagli anni ’30.
Nonostante il mais sia ricco di niacina, in Africa la pellagra è stata ampiamente diffusa. Nel 1990, ad esempio, si registrò che il 6,3% dei rifugiati mozambicani in Malawi era colpito da questa condizione. In meno di un anno, 691 casi furono segnalati nella zona di Kasese, sempre in Malawi, a causa di una dieta priva di niacina. In Angola, circa un terzo delle 723 donne esaminate e il 6% di 690 bambini tra sei mesi e cinque anni presentavano i segni della pellagra. In Tanzania, invece, solo lo 0,7% di 142 pazienti tra i 55 e i 99 anni con malattie cutanee fu diagnosticato con questa carenza.
Negli Stati Uniti, l’arricchimento delle farine con vitamine del gruppo B ha praticamente eliminato l’incidenza della pellagra. In passato, le popolazioni indigene del continente americano trattavano il mais con calce o cenere di legno, una tecnica che ne aumentava la disponibilità di niacina, riducendo così il rischio di carenze.
Nonostante il miglioramento globale della nutrizione, la pellagra è ancora presente in alcune aree dell’Africa, dell’India e della Cina. In India, ad esempio, uno studio su adolescenti ha rivelato che il 13% delle ragazze tra i 10 e i 13 anni era carente di niacina, mentre i coetanei maschi non risultavano affetti. In Thailandia, un tipico pasto composto da pesce in scatola, frittata con rosella e cetriolo selvatico, zuppa di noodles di soia o curry con zucca forniva solo il 13% del fabbisogno giornaliero raccomandato di niacina.
Un’indagine in Svizzera ha evidenziato che, sebbene gli onnivori consumassero meno niacina rispetto a vegetariani e vegani, erano proprio questi ultimi a mostrare livelli ematici inferiori della vitamina, suggerendo una carenza più significativa nonostante l’apparente adeguatezza della dieta.